2. 衡水市人民医院, 河北 衡水 053000
2. Hengshui People's Hospital, Hengshui 053000, Hebei, P. R. China
子宫瘢痕妊娠(cesarean scar pregnancy,CSP)是异位妊娠的一种情况,指的是具有剖宫产史的孕妇受精卵着床于既往子宫下段剖宫产切口瘢痕处[1]。患者在未流产或孕囊破裂之前通常无明显症状,一旦破裂表现为腹痛难忍、阴道无痛性出血,严重者引发休克,危及生命,因此早期诊断、及时给予合适的治疗至关重要。目前超声检查是CSP早期诊断的首选方法,通过宫内血流情况来判断孕囊着床的方位和其与子宫切口的相对关系,无法直观显示孕囊形态及其与周围组织的关系,对于非典型性CSP诊断较为困难,容易发生误诊和漏诊的现象[2]。血清人绒毛膜促性腺激素(β-HCG)是一种糖蛋白激素,由胚胎合体滋养层细胞分泌,是临床上了解胚胎生长情况及滋养细胞疾病的常用指标[3]。本研究主要探讨经阴道多普勒彩色超声联合β-HCG检测对子宫瘢痕妊娠的诊断价值。
1 资料与方法 1.1 一般资料选取2018年4月~2019年4月于我院妇产科就诊的疑似CSP患者56例作为研究对象,同时行阴道多普勒彩色超声和血清β-HCG水平检查,经手术和(或)病理组织学检查确诊。患者年龄20~35岁,平均(28.12±3.54)岁,停经21~56天,平均(40.18±5.67)天;孕次2~4次,其中48例有1次剖宫产史,8例有2次剖宫产史,均为子宫下段横切口。症状表现:下腹部隐痛35例,阴道无痛性出血25例。本研究已通过医院伦理会员会批准,所有患者均签署知情同意书。
纳入标准:参照《剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)》诊断标准[4]。①所有患者均有妊娠剖宫产史,年龄20~35岁,均为2次妊娠或多次妊娠;②停经3~8周后抽血检查显示β-HCG值升高;③二维灰阶超声扫查结果高度怀疑CSP患者。排除标准:①除剖宫产外有其他盆腔手术史;②本次妊娠未进行过药物流产以及刮宫治疗。
1.2 经阴道多普勒彩色超声检查方法及诊断标准采用GE E8超声诊断仪,设置探头频率为5~9 MHz。于检查前10~15 min令患者排空膀胱。检查时用避孕套全面附着探头,表面涂抹润滑油,患者采用膀胱截石位,垫高臀部,行经阴道超声检查。首先进行二维超声,全方位转动探头,对子宫、卵巢、宫颈等部位进行探查。重点观察是否存在妊娠囊及其所在位置、大小及形态。随后切换到多普勒模式下,观察宫内血流分布特征,重点观察妊娠囊及其周围组织血流情况。
超声下观察到以下迹象可诊断为CSP:①在宫腔内未见到妊娠囊;②在宫颈管内未见到妊娠囊;③超声下子宫峡部前壁可见妊娠囊,超声下同时可见混合性包块回声或原始心管搏动;④在妊娠囊和膀胱壁之间的正常子宫肌层存在缺损;⑤在彩色多普勒超声模式下可显示妊娠囊及其周围组织有丰富血流征象。
1.3 血清β-HCG水平检测及诊断标准于孕5~7周时,抽取患者空腹静脉血6 mL于EP管中,采用低温高速离心机(Centrifuge 5810 R, eppendorf)以14 cm的离心半径3000 r/min的速度,在4 ℃条件下离心10 min,弃去底层沉淀并分离上层血清,采用化学发光法测定血清β-HCG水平,此后每隔48 h复查,直至明确诊断。
1.4 观察指标以手术和(或)病理组织学结果作为参照,比较经阴道多普勒彩色超声联合血清β-HCG检查与单独经阴道多普勒彩色超声对CSP诊断的敏感度、特异度、阳性预测值、阴性预测值及准确率。
1.5 统计学分析所有数据分析均采用SPSS 20.0统计软件进行分析,计量资料以(均数±标准差)表示。两组间均数差异比较釆用独立样本t检验,计数资料采用频数和频率表示,应用χ2检验进行分析。P < 0.05表示差异有统计学意义。应用Kappa检验进行一致性检验,Kappa≥0.75表示两者一致性较好;0.75>Kappa≥0.4表示两者一致性一般;Kappa < 0.4表示两者一致性较差。
2 结果 2.1 经阴道多普勒彩色超声诊断CSP特征性征象56例疑似CSP患者中,经手术和(或)病理证实,36例为CSP患者、12例为输卵管妊娠、6例为先兆流产、2例为子宫肌瘤。CSP阳性患者和阴性患者多普勒彩色超声图像可出现不同的特征性征象,对于子宫前壁下段肌层可见孕囊、孕囊与膀胱之间的子宫肌层变薄、孕囊周边高速低阻信号,两组检出率比较,差异有统计学意义(P<0.05);对于宫腔内未见孕囊、孕囊形态不规则、子宫轻度增大,两组检出率比较,差异无统计学义(P>0.05),详见表 1、图 1和图 2。
| 表 1 经阴道多普勒彩色超声诊断对56例疑似CSP患者各种征象的检出率[n(%)] |
|
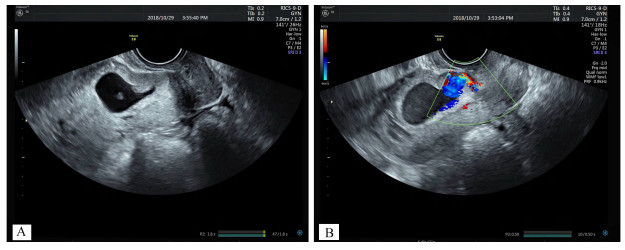
图 1 患者34岁,有2次剖宫产史,本次停经53天,伴阴道少量流血 A.经阴道超声示:子宫下段前壁孕囊着床于前壁瘢痕处;B.多普勒超声示:孕囊附近高速低阻红蓝镶嵌信号 |
|
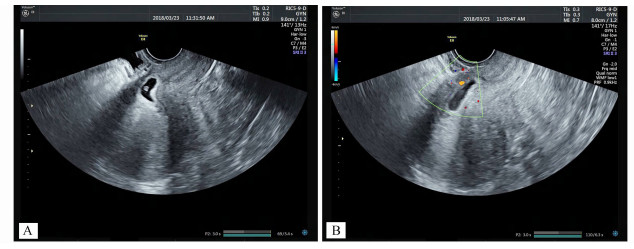
图 2 患者30岁,有1次剖宫产史,本次停经40天,伴腹痛 A.经阴道超声示:子宫下段前壁孕囊着床于前壁瘢痕处;B.多普勒超声示:孕囊附近血流环绕 |
比较CSP患者和非CSP患者48 h血清β-HCG增加幅度:CSP患者为(56.43±6.94)%,非CSP患者为(70.16±6.02)%,差异有统计学意义(t=7.425,P=0.000)。
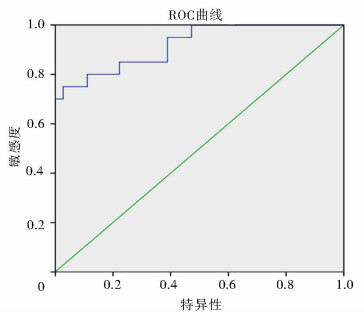
2.3 ROC曲线绘制绘制48 h血清β-HCG增加幅度预测CSP的ROC曲线,见图 3,ROC曲线下面积为0.919。计算约登指数,得到β-HCG增加幅度的最优界值为64.22%,此时诊断的敏感度为80.00%,特异性为88.90%。
|
图 3 48 h血清β-HCG增加幅度的ROC曲线 |
经单独经阴道多普勒彩色超声检查提示:CSP阳性38例、阴性18例,其中4例误诊病例,实际为子宫肌瘤2例、输卵管妊娠1例、先兆流产1例;漏诊病例2例,见表 2。经阴道多普勒彩色超声联合血清β-HCG检查提示:CSP阳性病例37例、阴性19例,2例误诊病例,实际为宫肌瘤1例子,输卵管妊娠1例;漏诊病例1例,见表 3。与手术和(或)病理检查结果比较,Kappa值分别为0.82和0.87,均>0.75,说明两种诊断方法与手术和(或)病理检查相比,一致性均较好。
| 表 2 56例疑似CSP患者单一诊断结果一致性评价 |
| 表 3 56例疑似CSP患者联合诊断结果一致性评价 |
按诊断性试验的评价标准计算,两种诊断方法对CSP的诊断的敏感度、特异度、阳性预测值、阴性预测值、准确率比较,差异均无统计学意义(P>0.05),见表 4。
| 表 4 两种检查方法诊断效能比较 |
世界卫生组织设置的剖宫产率警戒线为15%,英、美、日等发达国家均在警戒线以下,而中国的剖宫产率是警戒线的3倍多,高达46.5%[5]。虽然近年来临床剖宫产指征受到严格把控,但是受个人意愿、社会经济等因素的综合影响,剖宫产率依然居高不下,剖宫产术后子宫瘢痕妊娠的发病率也随之升高,占异位妊娠总比例的6.1%[6]。CSP患者多表现为停经后无痛性阴道流血、下腹部隐痛等,而查体无明显阳性体征,初诊时容易导致误诊和漏诊[7]。如果在没有手术指征下盲目清宫,容易造成清宫术中大出血,清宫术后阴道持续出血,甚至导致切除子宫使患者生育功能丧失,因此,早期诊断对CSP的正确治疗及生育功能的保留至关重要。
超声影像学是诊断CSP的金标准,根据CSP的分型不同,超声诊断的检出率也不同。内生型CSP影像学特征较为典型,表现为孕囊种植在子宫瘢痕处,向子宫峡部或宫腔生长,子宫会稍有增大。种植部位有出血风险,如果瘢痕较厚,可能妊娠至活产。外生型CSP影像学特征需要仔细鉴别,表现为孕囊镶嵌在瘢痕切口内,向膀胱位置突出,随时可能引发子宫破裂,危及患者生命[8, 9]。有时孕囊或混合型包块附近血流异常丰富,需和滋养细胞肿瘤进行鉴别诊断。常规的二维灰阶超声技术受到分辨率的限制,不能很好地显示孕囊和剖宫产瘢痕的关系,可能造成误诊和漏诊。
本研究采用经阴道多普勒超声技术对疑似CSP患者进行诊断,结果显示:子宫前壁下段肌层可见孕囊、孕囊与膀胱之间的子宫肌层变薄、孕囊周边高速低阻信号是经阴道多普勒超声检查的特征性征象,具备更多优势。其一,无需患者充盈膀胱,受到呼吸及膀胱液体充盈量影响较小,图像质量更高;其二,探头经阴道直接与扫描器官接触,不仅缩短了与检查器官的距离,对于肠内气体较多、体型较为肥胖的育龄妇女,可以避开上述因素的影响,进一步提高图像质量[10];其三,避免了因耦合剂分布不均所导致的操作误差;其四,多普勒成像技术可以通过滋养血管的来源判断出孕囊着床的方位及其与子宫切口的相对关系,为诊断提供更多证据[11]。我们分析认为,2例子宫肌瘤患者被误诊为CSP,可能是因为二维灰阶超声下滋养细胞肿瘤呈现为混合型包块,且向宫腔内突出,多普勒超声下呈现为红蓝镶嵌的高速低阻信号,与CSP的特征性征象相似;1例输卵管妊娠和1例先兆流产患者均因妊娠囊较小,血流不丰富而误诊;2例漏诊病例是因见到宫腔内存在妊娠物被认为正常妊娠。
正常妊娠中自受精卵着床开始产生β-HCG,约1天后血清β-HCG即可被检测到,经成倍增长直到妊娠后8~10周达到峰值,而后迅速下降[12]。血清β-HCG水平与滋养层细胞数量呈正相关。易俊秀等[13]认为,正常妊娠6~8周时血清β-HCG应以每48 h 66%的速度增长,若增长速度小于66%,提示妊娠预后不良。本研究通过绘制ROC曲线,得到β-HCG增加幅度的最优界值为64.22%,与前人研究结果相符。采用经阴道多普勒彩色超声联合血清β-HCG检查对疑似CSP进行诊断,结果显示有2例误诊病例和1例漏诊病例,可能是因为血清β-HCG的波动范围很大,正常早孕、先兆流产、异位妊娠患者的体内血清β-HCG范围具有较大程度的交叉,而且由于检测时患者自身情况的不同,检测结果亦有差异[14, 15]。使用多次动态测量血清β-HCG的方法,可以提高提高诊断的准确性,减低误差。在单独诊断中漏诊的1例患者,经血清β-HCG检查,发现其β-HCG分泌不足,48 h血清β-HCG水平不再上升,综合判定为CSP,得到了正确诊断。在单独诊断中误诊的1例先兆流产和1例子宫肌瘤患者,经血清β-HCG检查,发现β-HCG持续增高,综合判定后,得到了更正。但是因为输卵管妊娠也是异位妊娠的一种,滋养细胞层也较薄,所以血清β-HCG水平低于正常妊娠水平,与子宫瘢痕妊娠差异较小,存在鉴别困难。
综上所述,经阴道多普勒彩色超声联合血清人绒毛膜促性腺激素在子宫瘢痕妊娠的诊断中与手术和(或)病理检查具有较高一致性,两种检查手段可以互为参考,降低误诊率与漏诊率,提高正确率。
| [1] |
Liu J, Chai Y, Yu Y, et al. The value of 3-dimensional color Doppler in predicting intraoperative hemorrhage for cesarean scar pregnancy[J]. Medicine (Baltimore), 2018, 97(33): e11969. DOI:10.1097/MD.0000000000011969 |
| [2] |
钟素霞, 谢文杰, 朱文燕, 等. 经阴道彩色多普勒超声在剖宫产术后子宫瘢痕妊娠诊治中的应用[J]. 河北医学, 2017, 23(4): 555-558. Zhong S X, Xie W J, Zhu W Y, et al. Application of transvaginal color doppler ultrasound in diagnosis and treatment of uterine scar pregnancy after cesarean section[J]. Hebei Medicine, 2017, 23(4): 555-558. DOI:10.3969/j.issn.1006-6233.2017.04.008 |
| [3] |
Tumenjargal A, Tokue H, Kishi H, et al. Uterine artery embolization combined with dilation and curettage for the treatment of cesarean scar pregnancy: efficacy and future fertility[J]. Cardiovascular and Interventional Radiology, 2018, 41(8): 1165-1173. DOI:10.1007/s00270-018-1934-z |
| [4] |
中华医学会妇产科学分会计划生育学组. 剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)[J]. 中华妇产科杂志, 2016, 51(8): 568-572. Chinese Medical Association Obstetrics and Gynecology Branch Family Planning Group. Expert consensus on diagnosis and treatment of uterine scar pregnancy after cesarean section (2016)[J]. Chinese Journal of Obstetrics and Gynecology, 2016, 51(8): 568-572. DOI:10.3760/cma.j.issn.0529-567x.2016.08.003 |
| [5] |
杨菊华, 庞汝彦, 钱军程, 等. 畸高的中国剖宫产率:问题与对策[J]. 人口与发展, 2012, 18(5): 36-51. Yang J H, Pang R Y, Qian J C, et al. The abnormally high cesarean section rate in China: problems and countermeasures[J]. Population and Development, 2012, 18(5): 36-51. DOI:10.3969/j.issn.1674-1668.2012.05.005 |
| [6] |
时培景. 剖宫产切口妊娠患者清宫前血β-hCG、CSM厚度、RI与术中出血量的关系[J]. 山东医药, 2018, 58(21): 67-69. Shi P J. Relationship between β-hCG, CSM thickness, RI and intraoperative blood loss in patients with cesarean section incision pregnancy[J]. Shandong Medicine, 2018, 58(21): 67-69. DOI:10.3969/j.issn.1002-266X.2018.21.021 |
| [7] |
Liu D, Yang M, Wu Q. Application of ultrasonography in the diagnosis and treatment of cesarean scar pregnancy[J]. Clinica Chimica Acta, 2018, 486: 291-297. DOI:10.1016/j.cca.2018.08.012 |
| [8] |
雷岩, 魏冉, 宋彬, 等. 剖宫产子宫瘢痕妊娠MRI及超声诊断对照分析[J]. 中国医学计算机成像杂志, 2017, 23(2): 151-155. Lei Y, Wei R, Song B, et al. Comparative analysis of MRI and ultrasound diagnosis of uterine scar pregnancy in cesarean section[J]. Chinese Journal of Medical Imaging, 2017, 23(2): 151-155. DOI:10.3969/j.issn.1006-5741.2017.02.010 |
| [9] |
于海容, 康杰, 韦娜, 等. 彩色多普勒超声检查在剖宫产术后子宫瘢痕妊娠诊断及治疗中的应用[J]. 山东医药, 2015, 55(11): 46-47. Yu H R, Kang J, Wei N, et al. Application of color Doppler ultrasonography in the diagnosis and treatment of uterine scar pregnancy after cesarean section[J]. Shandong Medicine, 2015, 55(11): 46-47. DOI:10.3969/j.issn.1002-266X.2015.11.017 |
| [10] |
王爽, 兰晓玲, 郭金强. 经阴道超声联合血清人绒毛膜促性腺激素检测对异位妊娠的早期诊断价值[J]. 中国中西医结合影像学杂志, 2018, 16(5): 492-494, 500. Wang S, Lan X L, Guo J Q. The value of transvaginal ultrasound combined with serum human chorionic gonadotropin for early diagnosis of ectopic pregnancy[J]. Chinese Journal of Integrated Traditional and Western Medicine, 2018, 16(5): 492-494, 500. DOI:10.3969/j.issn.1672-0512.2018.05.017 |
| [11] |
刘洋洋, 刘会玲, 李义学, 等. 子宫瘢痕妊娠患者阴道超声影像学特征及其诊治价值分析[J]. 山东医药, 2017, 57(34): 90-92. Liu Y Y, Liu H L, Li Y X, et al. Vaginal ultrasound imaging features of uterine scar pregnancy and its diagnosis and treatment value[J]. Shandong Medicine, 2017, 57(34): 90-92. DOI:10.3969/j.issn.1002-266X.2017.34.031 |
| [12] |
Gupta P, Huria A, Kaur D, et al. Caesarian scar pregnancy- a diagnostic dilemma[J]. Journal of Nepal Medical Association, 2016, 5(202): 88-90. |
| [13] |
易俊秀, 华兴, 郭燕丽, 等. 经阴道超声检查联合48h血HCG比率对异位妊娠的预测价值[J]. 局解手术学杂志, 2017, 26(2): 149-152. Yi J X, Hua X, Guo Y L, et al. Predictive value of transvaginal ultrasonography combined with 48 h blood HCG ratio for ectopic pregnancy[J]. Journal of Regional Anaesthetics, 2017, 26(2): 149-152. |
| [14] |
龚惠, 陆文怡, 赵爱民, 等. 血清孕酮及人绒毛膜促性腺激素早期预测异位妊娠的价值[J]. 广东医学, 2014, 35(14): 2231-2234. Gong H, Lu W Y, Zhao A M, et al. Evaluation of serum progesterone and human chorionic gonadotropin for early prediction of ectopic pregnancy[J]. Guangdong Medical Journal, 2014, 35(14): 2231-2234. DOI:10.3969/j.issn.1001-9448.2014.14.035 |
| [15] |
Ozyuncu O, Tanacan A, Duru S A, et al. Methotrexate therapy for ectopic pregnancies: a tertiary center experience[J]. Revista Brasileira de Ginecologia e Obstetrician, 2018, 40(11): 680-685. DOI:10.1055/s-0038-1675807 |



