儿童社区获得性肺炎(CAP)是指儿童在院外获得性感染(病毒、支原体、细菌等)导致的肺部炎症,是儿童常见死亡原因,若早期诊断并给予抗生素治疗,有助于改善CAP患儿预后[1]。《儿童社区获得性肺炎诊疗规范》[2]及《儿童社区获得性肺炎管理指南》[3]建议:对于门诊就诊的存在疑似CAP临床症状的患儿,建议安排实验室检查,若需要可进一步获取影像学证据。相关研究表明,血清降钙素原(PCT)、C反应蛋白(CRP)等实验室指标对感染性疾病具有一定鉴别诊断价值[4]。影像学检查中,胸部CT被认为是肺炎诊断的“金标准”,但存在放射性损伤,对特定人群尤其儿童应用受限[5]。胸部X线可提示肺实质病变,但诊断准确率较CT低,加之放射性射线暴露的缺陷使其在儿童群体中应用受限[6]。肺部超声(LUS)作为非侵入性、简单易重复、无射线伤害的影像学检查手段,用于诊断儿童呼吸系统疾病安全可靠[7]。本研究旨在探讨LUS联合血清PCT、CRP对儿童CAP的诊断效能。
1 资料与方法 1.1 一般资料选取2017年2月~2019年11月我院收治的疑似CAP患儿176例,纳入标准:①初诊疑似CAP,临床表现为呼吸增快、咳嗽、呼吸困难、发热、肺部湿性啰音、胸壁吸气性凹陷等;②患儿年龄1~12岁;③48 h内完成胸部CT和LUS检查;④患儿家属知情同意。排除标准:①近期曾患感染性疾病;②严重免疫抑制;③慢性肺部疾病;④心血管疾病、先天性畸形;⑤肿瘤;⑥其他影响本研究结果的疾病或因素。以胸部CT检查结果作为“金标准”,将患儿分为CAP组(102例)和非CAP组(74例)。其中,CAP组:男54例、女48例,年龄1~12岁,平均(5.1±0.9)岁。非CAP组:男40例、女34例,年龄2~12岁,平均(5.2±0.9)岁;急性支气管炎71例、哮喘3例。两组患儿性别、年龄比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 1.2.1 胸部CT检查采用Optima CT 660型64排螺旋CT扫描仪(美国GE),患儿取仰卧位,常规防护,扫描范围自胸廓上缘到膈肌水平。当CT提示间质浸润、大叶实变或小叶浸润、肺门淋巴肿大、胸腔积液时诊断为CAP。胸部CT检查采用盲法,检查者对患儿临床检查结果不知晓、不询问,避免影响判断。
1.2.2 LUS检查采用Philips CX50彩色多普勒超声诊断仪,探头频率3~12 MHz。患儿取仰卧位,必要情况取侧位、坐位以确保胸壁充分暴露。对前胸部,先从第二至五肋间横向扫查,后沿胸骨、锁骨、腋中线向腋后线进行纵向检查;对后胸部,沿肩胛骨向下检查,得到横向部分结果,并沿椎旁、肩胛骨扫查至腋后线,得到纵向部分结果。单侧肺部检查重点扫查肺与胸膜交界情况,顺序从前向后、自上而下、从左向右,逐个扫查肋间隙及与肋间隙垂直的纵切面。记录肺部超声影像学特点,包括B-线、是否伴发胸腔积液、胸膜线情况、支气管征、实变等。LUS检查均采用盲法,检查者对患儿临床检查结果不知晓、不询问,避免影响判断。
1.2.3 血清PCT、CRP检测采集患儿空腹状态肘静脉血3 mL,3000 r/min离心10 min,提取上层血清-60 ℃备测。6 h内采用mini-VIDAS免疫荧光酶标仪(法国生物梅里埃公司)及配套试剂测定PCT水平,阳性标准:PCT>0.046 ng/mL。采用AU-640生化分析仪(日本奥林巴斯公司)测定CRP水平(免疫透射比浊法,德赛诊断产品上海有限公司提供试剂),阳性标准:CRP>8.0 mg/L。一律遵循试剂盒说明严格完成检测操作。
1.3 观察指标① 比较两组LUS特征,包括肺泡间质综合征(一个肋间隙内B-线存在≥3条)、肺实变(LUS图像与肝脏类似,具或不具充气支气管征的非充气肺)、胸膜线异常(模糊、不规则,胸模线增厚,即>2 mm)、支气管征(实变区域支气管形状边界模糊、高回声)、胸腔积液(胸膜腔内液体宽度>3 mm)。
② 比较两组血清PCT、CRP水平;③用ROC曲线分析LUS联合血清PCT、CRP对儿童CAP的诊断效能。
1.4 统计学分析采用SPSS 22.0统计软件进行数据分析,计量资料采用(x±s)表示,行t检验;计数资料采用[n(%)]表示,行χ2检验;P < 0.05为差异有统计学意义。
2 结果 2.1 两组患儿LUS特征比较CAP组患儿肺泡间质综合征、肺实变、胸膜线异常、支气管征、胸腔积液发生率均高于非CAP组,差异有统计学意义(P < 0.05)。见表 1。
| 表 1 两组患儿LUS特征比较[n(%)] |
CAP组患儿血清PCT、CRP水平均高于非CAP组,差异有统计学意义(P < 0.05)。见表 2。
| 表 2 两组患儿血清PCT、CRP水平比较(x±s) |
根据Logistic回归系数拟合诊断模型[8]:联合诊断=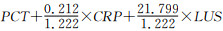
| 表 3 各检查方法诊断儿童CAP的ROC曲线分析结果 |
| 表 4 各检查方法对儿童CAP的诊断效能 |

|
图 1 肺部超声联合血清PCT、CRP诊断儿童CAP的ROC曲线 |
近年来,LUS在肺部疾病诊断中的应用越来越广泛,在气胸、呼吸窘迫综合征、肺炎等呼吸系统疾病中具有较高诊断价值[9]。相比胸部CT和X线检查,LUS具有方便、快捷、无射线伤害、价格低等优势。由于儿童胸壁更薄、肺组织更浅,肺超声回声波束更易穿透,可探查更多肺组织[10];加之儿童肺炎易拓展至胸膜,采用LUS更便于探查,这为LUS应用于儿童CAP的诊断提供了可能[11]。
本研究结果显示,CAP组患儿肺泡间质综合征、肺实变、胸膜线异常、支气管征、胸腔积液比率均高于非CAP组,并以前三者较为突出(P < 0.05),提示肺泡间质综合征、肺实变、胸膜线异常是诊断儿童CAP的重要LUS征象。肺泡间质综合征是肋间隙产生的B-线相邻≥3条,肺挫伤、肺不张、肺炎等多为局部表现,且与病变位置存在联系,而多因素造成的间质性肺炎、肺水肿则以弥漫性改变为主[12]。鲁正荣等[13]研究发现34.4%健康儿童存在B-线,而88.4% CAP患儿存在B-线,且长度与数量存在变化,具有多样性。肺实变是儿童CAP诊断中较易识别的LUS征象,鲁佾等[14]研究发现肺实变对儿童CAP的诊断敏感度为73.33%,特异度为100.00%。本研究中,CAP组胸膜线异常率为76.47%。但相关研究表明:肺不张、呼吸窘迫、肺水肿等在肺部超声下亦可表现为胸膜线异常[15]。
PCT是降钙素前体物质,正常生理状态下其血清含量较低,在发生感染等异常时,PCT分泌增加、表达上调,且其水平不受激素、肾脏状态等影响,可早期鉴别诊断细菌、非细菌感染[16]。迟岩等[17]研究表明PCT在肺部感染诊断中具有一定灵敏度。CRP作为一种非特异的炎症标志物,在机体受到感染或组织损伤时会急剧上升,是临床常用于评价感染的指标,其诊断炎症的灵敏度较高[18]。本研究结果显示,CAP组血清PCT、CRP水平均高于非CAP组(P < 0.05);血清PCT、CRP诊断儿童CAP的AUC分别为0.893和0.855,肺部超声诊断儿童CAP的AUC为0.936;提示LUS和血清PCT、CRP对儿童CAP均有较高的诊断价值。进一步ROC曲线分析发现,LUS联合血清PCT、CRP诊断儿童CAP的AUC为0.991,高于任一单项检查(P < 0.05),提示LUS联合血清PCT、CRP可提高对儿童CAP的诊断效能。
综上所述,LUS和血清PCT、CRP对儿童CAP均有较高的诊断价值,三者联合可提高对儿童CAP的诊断效能,值得临床推广应用。
| [1] |
陈璐, 陈艳萍, 黄建宝, 等. 儿童社区获得性肺炎危险因素及病原微生物的药敏特征情况[J]. 中国中西医结合儿科学, 2020, 12(1): 33-37. |
| [2] |
中华人民共和国国家健康委员会, 国家中医药局. 儿童社区获得性肺炎诊疗规范(2019年版)[J]. 中华临床感染病杂志, 2019, 12(1): 6-13. |
| [3] |
中华医学会儿科学分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童社区获得性肺炎管理指南(2013修订)(下)[J]. 中华儿科杂志, 2013, 51(11): 856-862. |
| [4] |
陈巧霞. 血清PCT与CRP对CAP并发脓毒症患者的病情及预后评估作用[J]. 临床肺科杂志, 2018, 23(12): 2222-2225. |
| [5] |
文亨军. 社区获得性肺炎PCT、CRP、胸部CT影像对病情判断相关性分析[J]. 临床肺科杂志, 2017, 22(1): 118-120. |
| [6] |
邓国升, 黎教武, 周彩燕, 等. 胸部X线检查无明显异常的社区获得性肺炎患者的临床特点分析[J]. 实用心脑肺血管病杂志, 2017, 25(12): 71-73. |
| [7] |
牛慧敏, 高洁, 于明月, 等. 肺超声对小儿社区获得性肺炎的诊断可靠性分析[J]. 临床肺科杂志, 2019, 24(7): 1180-1184. |
| [8] |
尉洁. ROC曲线广义线性模型及其医学应用[D].太原: 山西医科大学, 2010.
|
| [9] |
张斌, 吴秀, 曹薇, 等. 肺部超声评分在呼吸重症疾病中的应用[J]. 中国呼吸与危重监护杂志, 2019, 18(1): 93-97. |
| [10] |
张志轶, 金利新. 肺超声与胸片在儿童社区获得性肺炎诊断价值的比较研究[J]. 中国继续医学教育, 2017, 9(22): 80-82. |
| [11] |
金梅, 鲁正荣, 杨胜, 等. 肺超声在儿童社区获得性肺炎中的诊断价值[J]. 中国超声医学杂志, 2014, 30(11): 984-987. |
| [12] |
刘玲, 李树军, 付素珍. 超声检查在儿童肺部疾病领域的应用进展[J]. 新乡医学院学报, 2019, 36(6): 596-600. |
| [13] |
鲁正荣, 王莉, 金梅, 等. 儿童社区获得性肺炎肺部超声波检查的声像图特征分析[J]. 中国小儿急救医学, 2017, 24(9): 680-685. |
| [14] |
鲁佾, 肖贞良, 金梅, 等. 肺部超声与CT在儿童社区获得性肺炎中的对比研究[J]. 重庆医学, 2018, 47(31): 36-39. |
| [15] |
于红奎, 刘晓, 陈嘉坤, 等. 肺超声评分对儿童重症肺炎定量评估及预后判断的价值[J]. 中国超声医学杂志, 2019, 35(3): 229-231. |
| [16] |
王文俊, 李义德, 刘秀英. 血清降钙素原、前白蛋白、C-反应蛋白和白细胞计数联合检测在儿童感染性疾病诊断中的价值研究[J]. 中国妇幼保健, 2017, 32(1): 89-91. |
| [17] |
迟岩, 怀丽梅, 钱阔. 血清降钙素原检测在患者肺部感染诊断中的应用分析[J]. 中华医院感染学杂志, 2015, 25(8): 1717-1718. |
| [18] |
汤景平, 顾承萍, 黄烈平. 血清C-反应蛋白及降钙素原在儿童社区获得性肺炎病情严重程度评估中的应用[J]. 儿科药学杂志, 2016, 22(5): 4-6. |



