发育性髋关节发育不良(developmental dysplasia of the hip, DDH)又称作发育性髋关节脱位,是常见的儿童骨科髋关节疾病,属于先天畸形,多见为髋关节半脱位和脱位、髋臼发育不良等类型,若未及时纠正,可导致患儿残疾[1]。研究发现,DDH好发于左侧,约是右侧发病的2倍,并双侧患病率可达35%;因患儿脱位程度及年龄、单侧、双侧发病等不同,患儿的临床表现存在差异,如单侧脱位患儿伴早期大腿纹、臀纹不对称和下肢不等长等相关表现[2, 3];而双侧脱位患儿伴会阴部变宽等表现,且于行走过程中呈跛行步态、鸭步,严重影响患儿日常活动能力[4]。目前,临床诊断新生儿DDH多以体格检查、超声检查、X线检查、CT检查和MRI检查等为主,其中超声检查可以经Graf法对α、β角进行测量,了解骨性髋臼角度、软骨部位角度,开展髋关节分型,且其临床诊断存在高敏感性、高特异性,同时,无放射损害,能诊断脱位和半脱位、髋臼发育不良,动态观察DDH治疗,备受临床青睐[5]。基于此,本研究对彩色多普勒超声检查在DDH多种高危因素新生儿髋关节发育筛查中的应用进行相关分析和探讨。
1 资料与方法 1.1 一般资料选择2017年1月~2019年6月因伴DDH多种高危因素而于本院接受髋关节发育筛查的新生儿115例作为研究组,其中,男51例、女64例;出生日龄是12~28天,平均(19.28±3.15)天。DDH高危因素:66例大腿纹不对称,33例臀位胎位,6例下肢不等长,50例臀纹不对称,54例髋外展受限,21例家族史。纳入标准:入选患儿均由于伴DDH高危因素而入院接受髋关节发育筛查;出生日龄均≤28天;患儿家长全部知情,签署同意书;获院医学伦理委员会审批。排除标准:伴多种综合征、多发性关节挛缩及脑瘫等因素引起的髋关节脱位;临床资料未完整登记患儿;因化脓性髋关节造成的髋关节脱位;非自愿参加患儿和其家长。另选择同期于本院接受儿童保健检查的100例正常新生儿作为对照组,其中,男47例、女53例;出生日龄是11~28天,平均(19.36±3.04)天。两组新生儿的性别、出生日龄对比,差异无统计学意义(P>0.05),具有可比性。
1.2 实验方法通过彩色多普勒超声对两组新生儿的髋关节发育实施筛查,配备的探头型号是L12-5,设定频率是3.5~5.0 MHz。帮助新生儿采侧卧位,由左髋到右髋开展髋关节发育筛查。即将超声探头放在大粗隆处,使其和患儿躯体呈纵轴平行,获取标准的髋关节冠状切面超声图像。标准超声图像:能对滑膜折返点、盂唇、髂骨最低点、骨软骨交界面、髂骨平面、骨性髋臼顶、髂骨转折点等部位进行清晰显示。
借助髋关节测量工具,按临床诊断需求,对超声图像进行测量。先将基线和软骨髋臼线、骨性髋臼线等3条测量线准确画出,再经Graf法实施测量,如对基线和髋臼盖线的相交α角、软骨髋臼盖线和基线的相交β角进行测量。待新生儿成长到6个月时,再次开展影像学联合检查实施确诊。
1.3 观察指标观察两组新生儿的彩色多普勒超声检查髋关节α角、β角,并经Graf法髋关节病理分型分析超声筛查结果,探讨不同DDH高危因素的新生儿不成熟髋关节、DDH检出率。
髋关节Graf分型:①Ⅰ型:成熟髋关节,即骨性臼顶存在良好形态,且骨顶线的夹角≥60°,其髋臼骨缘表现锐利,而软骨臼顶能将股骨头覆盖;②Ⅱa型:不成熟髋关节,即骨性臼顶存在良好形态,骨顶线的夹角处于50°~59°范围,其髋臼骨缘表现圆钝,且软骨臼顶能将股骨头的顶部覆盖;③Ⅱb型:发育性髋关节发育不良,即骨性臼顶的形态显示发育不良,并骨顶线的夹角处于50°~59°范围,髋臼骨缘表现圆钝,且软骨臼顶能将股骨头的顶部覆盖;④Ⅱc型:发育性髋关节发育不良,即骨性臼顶的形态显示发育不良,并骨顶线的夹角处于43°~49°范围,髋臼骨缘表现圆钝,且软骨臼顶能将股骨头覆盖;⑤Ⅱd型:发育性髋关节发育不良,即骨性臼顶的形态显示发育不良,并骨顶线的夹角处于43°~49°范围,髋臼骨缘表现圆钝、扁平,且软骨臼顶显示移位;⑥Ⅲ型:发育性髋关节发育不良,即未发现髋臼凹陷,但股骨头移位,且骨顶线的夹角<43°,而髋臼的骨缘表现为阶梯、扁平,并软骨臼顶显示移位;⑦Ⅳ型:发育性髋关节发育不良,即未发现髋臼,且股骨头显示移位,髋关节的骨顶线夹角<43°,并髋臼骨缘显示为阶梯、扁平[6]。
1.4 统计学分析采用SPSS 20.0软件校核研究数据,计量资料采用(x±s)表示,行t检验;计数资料应用n(%)描述,配以χ2校验,P<0.05为差异有统计学意义。
2 结果 2.1 髋关节α角、β角彩超Graf法检查发现,研究组新生儿的髋关节α角显著低于对照组,但髋关节β角显著高于对照组,差异有统计学意义(P<0.05)。见表 1。
| 表 1 两组新生儿的彩超检查髋关节α角、β角对比 |
研究组115例新生儿的230个髋关节,经彩色多普勒超声Graf法检出不成熟髋关节7个,检出率3.04%;检出髋关节发育不良17个,检出率7.39%,包括6个Ⅱc型、3个Ⅱd型、5个Ⅲ型、3个Ⅳ型,见表 2。彩色多普勒超声Graf法检查的髋关节分型结果和最终确诊结果符合。
| 表 2 彩超Graf检查结果 |
经彩色多普勒超声Graf法分析不同高危因素中不成熟髋关节和DDH检出率,结果发现,由于新生儿大腿纹不对称引起不成熟髋关节和DDH检出2例,检出率是3.03%(2/66);由于新生儿臀位胎位引起不成熟髋关节和DDH检出3例,检出率是9.09%(3/33);由于新生儿下肢不等长引起不成熟髋关节和DDH检出3例,检出率是50.00%(3/6);由于新生儿臀纹不对称引起不成熟髋关节和DDH检出5例,检出率是10.00%(5/50);由于新生儿髋外展受限引起不成熟髋关节和DDH检出2例,检出率是3.70%(2/54);由于新生儿伴家族史引起不成熟髋关节和DDH检出2例,检出率是9.52%(2/21)。
2.4 超声影像图分析彩色多普勒超声影像图显示,DDH患者的骨软骨交界线清晰,股骨头位于髋臼内部,形态规则,并且可见条索状血窦存在;髋关节滑膜反折较为清晰,关节囊连续,患者的髋臼盂唇边缘锐利,大多覆盖骨头,在透明软骨顶部可见强回声团,骨缘边可见,髋臼顶部形态良好,可见清晰的髋骨下肢。图 1为DDH超声影像图。
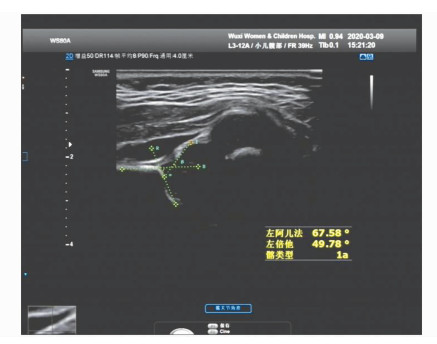
|
图 1 DDH超声影像图,α角表示基线与骨顶线相交角度,β角表示基线与软骨顶线的相关角度 |
DDH是由多种因素引起的,如多胎、胎位不正、第一胎、错误襁褓方式、伴足部跖内收畸形,或肌性斜颈等[7],若未及时接受有效纠正,可对患儿行走造成不良影响,导致行走能力减退,若病情长时间未得到改善,可发展成晚期髋关节退行性病变,危害患儿生长发育和生活[8]。研究指出,于胎儿出生后180天内接受准确的DDH筛查、诊断,且于6个月后接受治疗,能进一步降低临床治疗难度,并众多患儿无需外科手术纠正,亦能获取显著效果,使髋关节发育不良得到及时纠正[9],但若错过最佳治疗时机,可导致临床治疗难度、机体痛苦增加,少数患儿出现终身关节畸形,故早期准确诊断DDH具有重要意义,有利于把握最佳治疗时机,提高预后[10]。
体格检查、影像学检查为临床诊断骨科疾病主要方法,但针对DDH,开展体格检查虽能从一定程度上检出髋关节发育不良,但存在较高的漏诊和误诊发生率[11]。因此,需于临床开展体格检查联合影像学检查,以进一步提高临床诊断准确性。X线平片作为骨科检查常用的影像学方法,能利用电磁波直线传播和穿透性、荧光作用、感光作用等相关特性实施临床检查,且能避免电场、磁场干扰[12]。此外,通过X线检查发育性髋关节发育不良,能经髋部摄片,于X线平片上显示患儿髋关节状况,并结构显示相对清晰,能为临床诊断提供信息,且图像能长期保存,便于复查对比[13],但是,人体过量接触X线,可能出现多种不良反应,加之新生儿的年龄较小,器官组织未发育成熟,机体耐受性较差,开展X线检查可对新生儿的正常成长产生不良影响,增加痛苦,故针对6个月以下的婴幼儿需尽量避免X线检查[14]。彩色多普勒超声作为临床检查常用设备,适用于心脏、浅表器官及肢体血管等全身各部位脏器检查,广泛应用于腹部检查、妇产检查中,能经超声波物理特性实施人体扫描,利用多普勒效应对接收的不同回波实施成像,帮助医师连贯的和动态的观察受检部位运动、功能,利于临床追踪分析、立体变化显示病变,提高临床早期诊断疾病准确性[15]。
本研究经彩色多普勒超声Graf法检查发现,研究组新生儿的髋关节α角显著低于对照组,但髋关节β角显著高于对照组,提示彩色多普勒超声Graf法能为临床筛查髋关节发育不良提供信息。同时,彩色多普勒超声检查、Graf法髋关节分型结果和最终确诊结果符合,说明彩色多普勒超声检查于DDH多种高危因素新生儿DDH筛查中的应用效果明确,能为临床诊断提供参考,帮助医师准确评价DDH发病类型。而不同DDH高危因素中新生儿的不成熟髋关节和DDH检出率存在一定差异,提示于DDH多种高危因素新生儿的髋关节发育筛查中开展彩色多普勒超声检查、Graf法分析,能提高诊断准确性,利于临床医师按不同高危因素开展有针对性的治疗,提高预后[16],但通过彩色多普勒超声实施髋关节发育筛查中易受新生儿呼吸和脂肪厚度影响,干扰诊断准确率,并对机体产生应激刺激,故诊断过程中,应确保动作轻柔,并由2名资深的影像学医师观察、处理图像。
综上,将彩色多普勒超声应用于DDH多种高危因素新生儿髋关节发育筛查中,能帮助医师准确评估和判定DDH发病类型,了解不同DDH高危因素新生儿中DDH发病率相关差异性,利于医师根据不同高危因素及早开展相应的诊断和治疗,提高预后。
| [1] |
李斯琴, 红华. 高频超声在早期婴幼儿发育性髋关节发育不良中的诊断价值及对髋臼形态学测量的预测作用[J]. 解放军预防医学杂志, 2019, 37(10): 12-13. |
| [2] |
李琰, 郁冰心, 王琳琳. 高频超声与X线对不同月龄患儿发育性髋关节发育不良的诊断分析[J]. 中国实验诊断学, 2018, 22(4): 682-683. |
| [3] |
Barrera C A, Cohen S A, Sankar W N, et al. Imaging of developmental dysplasia of the hip:ultrasound, radiography and magnetic resonance imaging[J]. Pediatric radiology, 2019, 49(12): 1652-1668. |
| [4] |
夏爱红, 魏红光, 李灵, 等. 高频超声在0~6个月龄婴儿发育性髋关节发育不良筛查中的应用[J]. 中国妇幼保健, 2018, 33(11): 2599-2601. |
| [5] |
谢燕. 超声Graf法对婴儿发育性髋关节发育不良的诊断价值研究[J]. 西南国防医药, 2018, 28(10): 940-943. |
| [6] |
黄品同, 陈成春, 游向东. 小儿超声必读[M]. 第2版. 北京: 人民军医出版社, 2012: 253.
|
| [7] |
李琰, 郁冰心, 王琳琳. 高频超声与X线对不同月龄患儿发育性髋关节发育不良的诊断分析[J]. 中国实验诊断学, 2018, 22(4): 682-683. |
| [8] |
夏爱红, 魏红光, 张梅, 等. 高频超声在0~6个月龄婴儿发育性髋关节发育不良筛查中的应用[J]. 中国妇幼保健, 2018, 33(11): 2599-2601. |
| [9] |
郭建, 张艳红, 吕小霞. Graf法超声在新生儿髋关节发育不良的初步应用[J]. 锦州医科大学学报, 2019, 40(1): 72-74. |
| [10] |
Michelle D Alessandro, Kimberly Dow. Investigating the need for routine ultrasound screening to detect developmental dysplasia of the hip in infants born with breech presenta-tion[J]. Paediatrics & Child Health, 2019, 24(2): 88-93. |
| [11] |
何靖楠, 吕学敏, 王丹丹, 等. 超声评估发育性髋关节发育不良及对Pavlik吊带的疗效分析[J]. 中国超声医学杂志, 2019, 35(1): 62-65. |
| [12] |
裴蕾. 发育性髋关节发育不良的早期超声诊断及相关因素分析[J]. 影像研究与医学应用, 2019, 3(22): 185-186. |
| [13] |
Lussier E C, Sun Y T, Chen H W, et al. Ultrasound screening for developmental dysplasia of the hip after 4 weeks increases exam accuracy and decreases follow-up visits[J]. Pediatrics and Neonatology, 2019, 60(3): 270-277. |
| [14] |
侯丽红, 王春叶. 基层医院开展婴幼儿早期发育性髋关节发育不良筛查的临床意义表达[J]. 现代医用影像学, 2019, 28(6): 1390-1391. |
| [15] |
贾淑婧, 赵锦明, 张惠卿, 等. 内蒙古地区6月龄以下小儿髋关节超声普查数据库建设及DDH高危因素相关性分析[J]. 影像研究与医学应用, 2019, 3(18): 246-247. |
| [16] |
区薛宜, 刘柳燕, 李惠甄, 等. 超声Graf法联合Harcke法、Terjesen法在婴幼儿发育性髋关节发育不良中的应用价值[J]. 广州医科大学学报, 2019, 47(2): 40-43. |



