前列腺癌(prostate cancer,PCa)是一种发生在前列腺上皮组织的恶性肿瘤,在男性恶性肿瘤发病率中排第6位,是世界范围内老年男性发病率最高的一种恶性肿瘤,严重威胁男性健康[1, 2]。目前临床常用组织穿刺活检Gleason评分及血清前列腺特异性抗原(prostate specific antigen,PSA)检查预测PCa病理分期及预后,但病理活检为有创性检查,患者接受度存在差异,而PSA虽具有高度组织特异性,但无肿瘤特异性,在前列腺增生(benign prostatic hyperplasia,BPH)等前列腺良性疾病中也可能升高,因而早期诊断PCa特异性较低,易造成误诊或漏诊[3-5]。磁共振成像(magnetic resonance imaging,MRI)已成为检查前列腺疾病的最佳影像学检查方法,动态增强扫描MRI(dynamic contrast-enhanced MRI,DCE-MRI)可显著提高PCa诊断效能[6, 7],但关于DCE-MRI相关定量参数与血清前列腺游离特异性抗原(free PSA,fPSA)/前列腺总特异性抗原(total PSA,tPSA)比值联合对PCa的诊断效能研究尚较少,且无统一定论[8]。因此本研究主要探讨了这一内容。
1 资料与方法 1.1 一般资料选取2016年12月1日~2019年12月1日本院收治的前列腺病患360例,包括病例活检穿刺证实为BPH的患者192例(BPH组)和PCa患者168例(PCa组)。BPH组患者年龄51~80岁,平均年龄(62.34±13.67)岁,平均体质量指数(body mass index,BMI)为(23.67±2.45)kg/m2;PCa组患者年龄52~80岁,平均年龄(63.57±12.64)岁,平均BMI为(24.13±2.29)kg/m2。两组患者年龄、BMI比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①均经临床和影像学、手术及病理穿刺证实;②均为初次就诊患者;③均行常规MRI及DCE-MRI扫描。排除标准:①体内有金属植入物、多动症或幽闭恐惧症等不符合MRI检查条件者;②不能配合调查研究者;③入院检查前2月内有前列腺穿刺活检史。本研究经过本院道德伦理委员会批准通过,所有样品采集及资料调查均取得患者及其家属知情同意并签字确认,符合《世界医学协会赫尔辛基宣言》。
1.2 方法 1.2.1 标本采集采集所有患者治疗前空腹外周静脉血3 mL,4 ℃下3500 r/min(有效离心半径6.6 cm)离心10 min分离血清,立即送检或置于-80 ℃冰箱保存待检。
1.2.2 血清fPSA和tPSA水平检测采用酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)检测血清fPSA水平(Human fPSA ELISA Kit,货号:ab188389,英国Abcam公司)、tPSA(Human tPSA ELISA Kit,货号:ab188388,英国Abcam公司)。血清正常值参考范围:tPSA≤4.0 ng/mL;fPSA≤ 0.75 ng/mL。
1.2.3 MRI及DCE-MRI检查采用德国西门子公司3.0T MR成像仪的体部相控阵线圈进行扫描,扫描前禁食禁水4 h并排空膀胱,患者取仰卧位,线圈中心对准趾骨联合,扫描范围覆盖前列腺及精囊,扫描序列包括轴位T1WI、T2WI、T2WI FS及冠状位T2WI、矢状位T2WI。DCE-MRI扫描前,采用高压注射器以0.2 mL/Kg剂量、2 mL/s流速静脉注射钆喷替酸葡甲胺(Gd-DTPA)对比剂,注射完成后立即注射20 mL 0.9%生理盐水。对比剂注射完成后行DCE-MRI扫描,轴面T1WI参数设置:TR 3.0 ms,TE 1.35 ms,层厚4 mm,矩阵240×320,翻转角13°,宽带500 Hz,每次扫描时间13~16 s,共扫描20次。
1.2.4 图像后处理及观察指标将获得原始图像和动态图像导入Jim image analysis软件进行数据处理,T1值主要用于信号转换,勾画DCE-MRI感兴趣区域(region of interest,ROI),选取时注意避开血管坏死区,大小约15 mm×15 mm,将时间-浓度曲线作为血管输入函数,采用ETK模型进行血管渗透性定量分析,得到血管相关定量参数:体积转运常数(Ktrans)、对比剂从血管外细胞外间隙返回血浆的速率常数(Kep)及血管外细胞外间隙容积比例分数(Ve),其中Ve= Ktrans / Kep。每个病变区测量3次取平均值。
1.3 统计学分析采用SPSS 25.0软件进行统计学数据分析。计量资料以均数±标准差(x±s)表示,两组比较采用t检验。采用Pearson法分析DCE-MRI定量参数Ktrans、Kep水平与血清fPSA/tPSA水平的相关性。绘制受试者工作特性曲线(receiver operating characteristic,ROC)分析DCE-MRI定量参数和血清fPSA/tPSA水平对PCa的诊断效能。P<0.05认为差异有统计学意义。
2 结果 2.1 PCa组与BPH组患者DCE-MRI定量参数比较与BPH组比较,PCa组患者的Ktrans和Kep水平显著升高,差异有统计学意义(P<0.05)。两组患者的Ve参数比较,差异无统计学意义(P>0.05)。详见表 1。
| 表 1 PCa组与BPH组患者的DCE-MRI定量参数比较(x±s) |
与BPH组比较,PCa组患者血清fPSA、tPSA水平显著升高,fPSA/tPSA显著降低,差异均有统计学意义(P<0.05),详见表 2。
| 表 2 PCa组与BPH组患者血清fPSA、tPSA及fPSA/tPSA水平比较(x±s) |
Pearson分析结果发现,PCa患者Ktrans、Kep水平与血清fPSA/tPSA水平均呈负相关(P<0.05)。详见图 1。
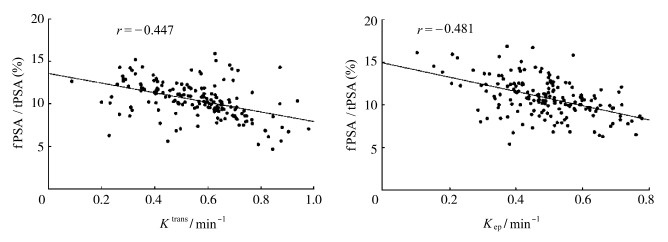
|
图 1 PCa患者Ktrans(a)、Kep(b)水平与血清fPSA/tPSA水平的相关性 |
分别以Ktrans、Kep水平与血清fPSA/tPSA水平为检验变量绘制ROC曲线,详见图 2。三者单独检测诊断PCa和三者联合诊断的曲线下面积(area under the curve,AUC)详见表 3。结果证实联合诊断优于单一指标检测(P<0.05)。
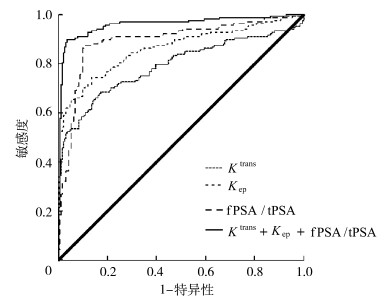
|
图 2 DCE-MRI参数、血清fPSA/tPSA诊断PCa的ROC曲线 |
| 表 3 DCE-MRI参数、血清fPSA/tPSA对PCa的诊断效能 |
绝大多数PCa难以与BPH结节相鉴别,BPH与PCa亦常常合并存在,早期鉴别诊断更是十分困难[9]。而DCE-MRI有助于精确定位癌症病灶,大大增加鉴别诊断的准确性。与普通MRI及1.5 T MRI比较,本研究采用3.0T DCE-MRI和18通道相控阵圈采集前列腺多期动态图像,信噪比和空间分辨率较高,可降低小病灶漏诊率,患者接受度也高[10-12]。Ma等[13]研究报道,与BPH组相比,PCa组患者的Ktrans、Kep、Ve、Vp均较高,Kep联合表观扩散系数(ADC)诊断效率最高,且Ktrans+ Kep + Ve + ADC联合使用时诊断效率比单一指标明显提高。陈钇地等[14]研究报道,Ktrans、Kep值随PCa高、中、低分化程度依次升高,与Gleason评分及血清PSA具有相关性,对前列腺癌患者病理分级有一定预测价值。本研究结果发现,与BPH组比较,PCa组患者Ktrans、Kep水平显著升高,Ktrans和Kep水平单独诊断PCa的AUC分别为0.793和0.864,Ktrans=0.24/min时诊断PCa的灵敏度为68.50%,特异度为82.80%;Kep=0.39/min时诊断PCa的灵敏度为74.40%,特异度为86.50%,与文献报道一致,提示DCE-MRI参数Ktrans、Kep对PCa与BPH的鉴别诊断有一定参考价值,但灵敏度、特异度均不佳,存在一定缺陷。
PSA在血清中有fPSA、tPSA两种存在形式,付敏等[15]报道,与正常对照组比较,BPH组、PCa组患者血清fPSA、tPSA依次升高,fPSA/tPSA比值依次降低,联合检测可提高对PCa的鉴别诊断价值,此结论在王志粉等[16]的研究报道中也有体现。本研究结果发现,与BPH组比较,PCa组患者血清fPSA、tPSA水平显著升高,fPSA/tPSA显著降低,fPSA/tPSA诊断PCa的AUC为0.894,fPSA/tPSA=14.29%时诊断PCa的灵敏度为87.50%,特异度为89.60%,与文献报道一致,提示血清fPSA和tPSA水平升高与PCa发生有关,fPSA/tPSA可能对PCa诊断有一定参考价值。但张红侠等[17]研究报道,fPSA+tPSA+MRI+直肠超声联合检测诊断急性前列腺炎的符合率、敏感性和特异性均显著高于fPSA+tPSA、前列腺MRI及直肠超声单独检测。这可能是因为PSA虽具有前列腺组织特异性,但并不具有PCa特异性,血清PSA水平升高也可发生于前列腺炎、BPH、急性尿潴留、直肠检查或按摩等,因此单一检测血清PSA水平可能对PCa诊断有一定缺陷,应联合其他传统的检测方法如前列腺MRI和直肠超声以提高其敏感性和特异性。
因此本研究采用Ktrans、Kep水平与血清fPSA/tPSA三者联合诊断PCa,结果发现,三者联合诊断的AUC为0.961,灵敏度为89.90%,特异度为96.40%,显著优于单一指标检测。本研究还发现Ktrans、Kep水平与血清fPSA/tPSA水平呈负相关,提示DCE-MRI参数Ktrans、Kep与血清fPSA/tPSA联合检测可提高对PCa的诊断效能,可能对临床有更高参考价值。但由于本研究样本量少,而且Ktrans、Kep水平与血清fPSA/tPSA水平联合诊断的最佳阈值尚不确定,有待进一步增加样本量深入探究。
| [1] |
叶定伟, 朱耀. 中国前列腺癌的流行病学概述和启示[J]. 中华外科杂志, 2015, 53(4): 249-252. |
| [2] |
孙颖浩. 我国前列腺癌的研究现状[J]. 中华泌尿外科杂志, 2004, 25(2): 77-80. |
| [3] |
刘适. 血清TPSA、FPSA及FPS/TPSA在前列腺癌诊断中的应用价值[J]. 实用预防医学, 2011, 18(3): 523-524. |
| [4] |
姚小刚, 朱培菊, 赵明, 等. DCE-MRI参数对比改良Gleason评分、PSA预测前列腺癌患者治疗后去势抵抗性前列腺癌的风险性[J]. 中国临床医学影像杂志, 2018, 29(11): 803-807. |
| [5] |
Zhao L, Wang D, Shi G, et al. Dual-labeled chemiluminescence enzyme immunoassay for simultaneous measurement of total prostate specific antigen (TPSA) and free prostate speci-fic antigen (FPSA)[J]. Luminescence, 2017, 32(8): 1547-1553. DOI:10.1002/bio.3358 |
| [6] |
Taghipour M, Ziaei A, Alessandrino F, et al. Investigating the role of DCE-MRI, over T2 and DWI, in accurate PI-RADS v2 assessment of clinically significant peripheral zone prostate lesions as defined at radical prostatectomy[J]. Abdominal Radiology, 2019, 44(4): 1520-1527. DOI:10.1007/s00261-018-1807-6 |
| [7] |
Cristel G, Esposito A, Briganti A, et al. MpMRI of the prostate:is there a role for semi-quantitative analysis of DCE-MRI and late gadolinium enhancement in the characterisation of prostate cancer?[J]. Journal of Clinical Radiology, 2019, 74(4): 259-267. DOI:10.1016/j.crad.2018.08.017 |
| [8] |
Yang J, Tang A, Zhang S, et al. The age-specific reference intervals for tPSA, fPSA, and%fPSA in healthy Han ethnic male[J]. Journal of Clinical Laboratory Analysis, 2017, 31(4): 22062-22066. DOI:10.1002/jcla.22062 |
| [9] |
张永胜, 龚向阳, 陈瑶, 等. 基于PI-RADS研究MRI多参数成像对移行区前列腺癌的诊断价值[J]. 临床放射学杂志, 2015, 34(6): 930-934. |
| [10] |
Chatterjee A, He D, Fan X, et al. Performance of ultrafast DCE-MRI for diagnosis of prostate cancer[J]. Academic Radiology, 2018, 25(3): 349-358. DOI:10.1016/j.acra.2017.10.004 |
| [11] |
平小夏, 王希明, 孟倩, 等. 3.0T DCE-MRI在前列腺癌诊断中的应用价值[J]. 实用放射学杂志, 2017, 33(2): 244-247. |
| [12] |
Bane O, Hectors S J, Wagner M, et al. Accuracy, repeatability, and interplatform reproducibility of T1 quantification methods used for DCE-MRI:Results from a multicenter phantom study[J]. Magnetic Resonance in Medicine, 2018, 79(5): 2564-2575. DOI:10.1002/mrm.26903 |
| [13] |
Ma X Z, Lyu K, Sheng J L, et al. Application evaluation of DCE-MRI combined with quantitative analysis of DWI for the diagnosis of prostate cancer[J]. Oncology Letters, 2019, 17(3): 3077-3084. |
| [14] |
陈钇地, 龙莉玲, 彭鹏, 等. DCE-MRI定量参数与前列腺癌Gleason评分及血清PSA相关性分析的价值[J]. 临床放射学杂志, 2018, 37(10): 1693-1697. |
| [15] |
付敏, 杨宗桥, 莫远梅, 等. 血清tPSA、fPSA及fPSA/tPSA比值联合检测在前列腺疾病诊断中的临床应用[J]. 中国地方病防治杂志, 2014, 29(1): 128-128. |
| [16] |
王志粉, 王书中, 杨士军, 等. 探讨血清tPSA、fPSA及其比值在淮安地区进行前列腺疾病筛查以及前列腺癌鉴别的合理运用[J]. 标记免疫分析与临床, 2018, 25(3): 329-332. |
| [17] |
张红侠, 贾健安, 芮兵. 急性前列腺炎血清tPSA、fPSA、fPSA/tPSA检测及其临床诊断价值分析[J]. 中国医学前沿杂志(电子版), 2018, 10(6): 179-181. |



