2. 湖北民族大学医学部, 湖北 恩施 445000
2. Health Science Center of Hubei Minzu University, Enshi 445000, Hubei, P. R. China
原发性甲状腺淋巴瘤(primary thyroid lymphoma,PTL)是一种原发于甲状腺的罕见恶性肿瘤,约占所有甲状腺恶性肿瘤的2.0%~5.0%[1], 约占所有结外淋巴瘤的2.5%~7.0%[2],甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是起源于甲状腺滤泡上皮细胞的分化型恶性肿瘤,是甲状腺癌中最常见的组织学亚型,但PTL合并PTC非常罕见,其中甲状腺DLBCL(弥漫性大B细胞淋巴瘤)合并PTC仅有几例报道[3-6]。本文报道1例同时性甲状腺右侧叶PTL合并微小PTC患者,并结合文献进行回顾性分析,总结PTL合并PTC的临床病理及影像学表现,评价影像学诊断该病的价值,以降低误诊率、提高诊断水平,协助临床医生更好地进行早期诊断和治疗。
1 临床资料与方法 1.1 临床资料患者,女,50岁,因发现右侧颈前肿块6月余而入院。自诉6月余前无意中发现右侧颈前部包块,未感特殊颈部不适,无声嘶及呼吸、吞咽困难,无寒战、高热等。曾行中药治疗,未见包块明显缩小。遂来院门诊行颈部彩超提示甲状腺右侧叶实质性低回声结节,以“甲状腺右侧叶占位性病变”收入院。既往体健,无高血压、糖尿病、心脏病等,无放射性职业照射史等。体格检查:甲状腺右侧叶可触及一约3.0 cm×4.0 cm包块,表面光滑,活动度尚可,质地中等,无明显压痛,随吞咽上下移动,甲状腺峡部及左侧叶未触及明显肿块。双侧颈部未触及明显肿块及结节。实验室检查:血常规、肝肾功能、电解质凝血功能、血脂、大小便常规检查等正常;肿瘤标志物未见异常。甲状腺功能全套:游离三碘甲腺原氨酸(FT3)2.63 pg/mL,游离甲状腺素(FT4)1.10 ng/dL,促甲状腺素(TSH)0.45 uIU/mL,甲状腺球蛋白(Tg)449.21 ng/mL,甲状腺球蛋白抗体(TG-Ab)136.57 IU/mL,抗甲状腺过氧化物酶抗体(TPOAb)97.80 IU/mL。
1.2 影像学检查 1.2.1 超声甲状腺右侧叶下极见不规则低回声结节,大小约3.0 cm×1.6 cm(图 1),回声不均匀,CDFI示低回声结节内少许血流信号。
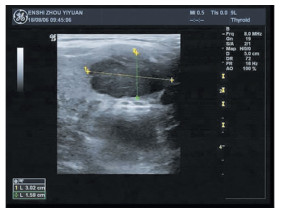
|
图 1 甲状腺右侧叶低回声结节 |
颈部CT平扫+增强:双侧甲状腺密度减低,甲状腺右侧叶增大,右侧叶及峡部见结节稍低密度影,CT值约32 HU,边界欠清楚,大小约1.7 cm×2.7 cm(图 2),增强后动脉期中度强化,CT值约68.5 HU(图 3),静脉期亦呈中度强化,CT值约68.8 HU(图 4),边界较清楚,边缘不规则,周围甲状腺实质明显强化,甲状腺包膜较完整。颈部未见明显肿大淋巴结及异常强化;增强扫描薄层重建图像可见甲状腺右侧叶微小结节,强化较周围甲状腺实质稍低(图 3)。
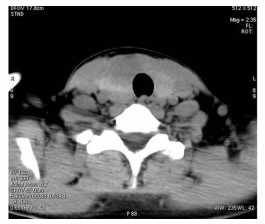
|
图 2 甲状腺右侧叶稍低密度结节,边界欠清楚 |
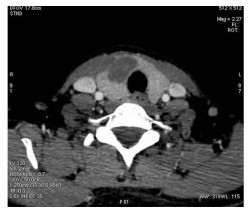
|
图 3 低回声结节动脉期中度强化,其右后方亦见中度强化微结节 |
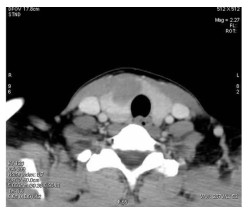
|
图 4 低回声结节静脉期中度强化 |
经过充分术前准备,全麻,患者取仰卧位,颈部垫高,头后仰,术前导尿,术区常规消毒、铺巾;取颈前区领形切口,距胸骨上窝以上2横指,切口长约7.0 cm,切开皮肤、皮下组织,游离颈前皮瓣,上至甲状软骨上方,下至胸骨上窝,两侧至胸锁乳突肌内侧。沿颈白线纵行切开,显露左侧甲状腺及峡部组织,术中见:甲状腺右侧叶中、下极表面可触及一肿块,约4.5 cm×4.0 cm,质硬,边界不清楚,呈实性,与周围组织粘连,周围可触及淋巴结。首先将甲状腺肿块周围组织用超声刀完整游离,并将肿块及周围肿大淋巴结切除,快速冰冻切片,结果提示,右甲状腺及淋巴结:高度怀疑淋巴瘤,印片:查见异型淋巴细胞。根据术中病检,决定行甲状腺右侧叶全部切除+峡部切除+中央淋巴结清扫+右喉返神经探查术。再沿残余甲状腺表面游离,并逐步结扎离断右侧甲状腺上、中、下动静脉,于上极离断甲状腺悬韧带,沿气管表面将甲状腺右侧叶及峡部靠左侧甲状腺组织完整切除,并清扫中央组淋巴结留送病检。术中注意保护右侧喉返神经,最后探查喉返神经无损伤,将峡部断端创面间断缝合止血;探查残余左侧甲状腺组织无明显肿块,正常。检查创面无活动性出血,于颈前置橡胶引流管并固定,逐层缝合颈阔肌,颈前白线处,皮肤,敷料包扎,术毕。
2 病理结果 2.1 巨检甲状腺右侧叶结节:灰红结节状肿物一个,4 cm×3.5 cm×2.8 cm,切开见一直径3 cm的灰白结节,实性,边界较清,质嫩。甲状腺右侧叶旁淋巴结:4枚,直径0.3~0.5 cm;右甲状腺+峡部:甲状腺组织一叶,5 cm×3 cm×1.5 cm,切开似见灰白结节1枚:直径0.6 cm,中央区淋巴结8枚:直径0.3~0.5 cm。淋巴结:右甲状腺旁(0/4)、中央区(0/8)均未见瘤组织转移。
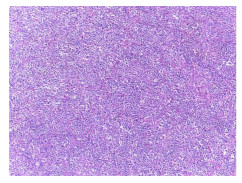
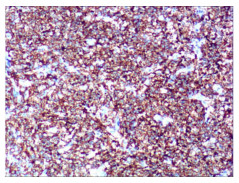
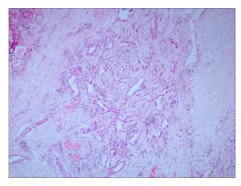
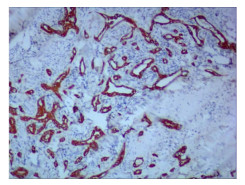
2.2 镜检及免疫组化甲状腺右侧叶结节:非霍奇金淋巴瘤(弥漫大B细胞性淋巴瘤,生发中心来源);免疫组化:CK(上皮+),CD20(+),CD79a(+),CD3(-),CD5(-),CD43(部分+),CyclinD1(-),IgM(+),Ki-67阳性细胞数80%,CD21(+),Bcl-2(-),Bcl-6(+),CD23(-)(图 5、图 6)。甲状腺右侧叶+峡部:微小乳头状癌(直径约0.6 cm);免疫组化:CK19(强+),Galectin-3(+),HMBE-1(+),TPO(-)(图 7、图 8)。
|
图 5 甲状腺右叶淋巴瘤(HE×40) |
|
图 6 免疫组化:CD20(+) |
|
图 7 甲状腺乳头状癌(HE×100) |
|
图 8 免疫组化:CK19(+) |
PTL最常见的类型是弥漫性大B细胞淋巴瘤(DLBCL),其次是黏膜相关淋巴组织结外边缘区淋巴瘤(MALT),其他类型淋巴瘤少见,如滤泡型淋巴瘤、Burkitt淋巴瘤、外周T细胞淋巴瘤等[7]。PTC虽是甲状腺癌中最常见的组织学类型,但发生甲状腺DLBCL及PTC重复癌非常罕见。目前,重复癌的诊断标准多采用Warren的诊断标准,即每种肿瘤必须经过组织细胞学证实为恶性,每种肿瘤发生在不同部位或器官,且必须排除新出现肿瘤为非转移瘤。本例患者在甲状腺右侧叶不同位置同时发生淋巴瘤和乳头状癌,属于同一器官的同时性重复癌。
DLBCL常发生于中老年女性,与自身免疫性甲状腺炎明显相关,如患桥本甲状腺炎(Hashimoto’s thyroiditis,HT)患者发生PLT的危险性为正常人群的60~80倍[8]。本例患者为50岁,实验室检查TG-Ab和TPOAb明显升高,CT平扫可见甲状腺密度明显减低,伴有HT,与文献报道相符。PTL的病因目前尚不清楚,可能与病毒感染和自身免疫缺陷有关,对于PTL的发病机制比较公认的主要有两种,一是慢性炎症刺激学说,一是异常的体细胞高度突变学说[9, 10]。HT慢性抗原或炎症刺激激活B细胞自身抗体的分泌,导致淋巴组织反应性过度增生,继而发生恶变。本病例合并HT,发病机制更倾向于第一种学说。近30年来,甲状腺癌发病率不断飙升,但增长的主要是乳头状癌,尤其是微小乳头状癌(直径≤1.0 cm)[7]。PTC的确切病因及发病机制目前也尚未明确,射线辐射被认为是发生乳突状癌的相关危险因素,此外,桥本甲状腺病变中淋巴组织可过度增生恶变为淋巴瘤,滤泡上皮也可过度增生恶变为癌,甲状腺癌可继发桥本甲状腺炎病变[11]。
对于甲状腺结节性病变,术前主要是利用影像学诊断技术,包括超声、CT、MRI等辅助诊断,但因对其认识有限,误诊率较高,如果同时发生PTC和PTL则术前诊断更加困难。本例患者术前影像资料完整,包括超声、CT平扫+增强扫描,分析其影像学表现,均具有一定的特征。PTL超声表现具有多样性,Ota等[12]提出PTL根据超声特征分为三型,弥漫型、结节型和混合型。弥漫型PTL,双叶甲状腺增大,病灶呈非均质极低回声,边界不清;结节型PTL,甲状腺内单发或多发结节,常为单发,边界清晰,形态不规则,呈菜花样或海岸线样生长,均质低回声、等回声或类似囊性改变;混合型PTL,既有结节型也有弥漫型的超声特点,这三种类型病灶后方均可出现回声增强[13]。本病例符合上述结节型PTL基本特点,右叶低回声结节,明显不规则,边缘呈“海岸线”改变,PTL结节内回声不均匀可能与肿瘤细胞周边密集的胶状体、周围甲状腺组织萎缩,以及纤维化改变有关,病灶后方出现回声增强是因肿瘤内不成熟淋巴细胞聚集,声阻抗差较小,且含少量的反射和吸收超声波的纤维结构,超声波容易穿过病灶所致。
无论是PTL还是PTC,相对正常甲状腺密度,在CT上均呈低密度灶,平扫即容易识别,但对于合并HT的甲状腺淋巴瘤,其密度与周围HT组织密度差异小,因此单纯CT平扫难以显示清楚,对瘤体的定位存在困难,更无法对其性质进行判断,相比超声诊断存在很大不足。本例超声可见边界清楚的瘤体,CT平扫瘤体显示不清楚,其密度稍低于邻近肌肉组织密度,与周围甲状腺实质相比呈稍低密度,其内未见囊变、坏死及钙化,CT值约32.0 HU左右,与其它部位淋巴瘤有类似表现,且未能显示微小乳头状癌结节病灶。CT增强扫描对PTL病变定位和定性具有重要价值,瘤体呈轻-中度“不愠不火”的均匀强化,动脉期及静脉期CT值均在68.5 HU左右,周围甲状腺呈更高强化,周围血管呈显著强化,瘤体边界显示清楚,边缘可见受压变薄的残余甲状腺组织,呈“狭条”状,其影像表现与Li等[14]的报道相仿。有研究认为,增强扫描肿瘤边缘或内部所见的明显强化的线状、条带状区域为残余甲状腺组织,与轻中度强化的肿瘤组织形成鲜明对比,为PTL的特征性表现,本病例在CT增强图像上可见与文献报道一致的征象[15]。甲状腺乳头状癌的影像诊断超声和CT常常都有典型的征象,超声主要征象:形态不规则、低回声、瘤体前后径/横径≥1、微钙化;CT主要征象:形态不规则、咬饼征、增强后边界模糊或缩小、微钙化。通过对甲状腺结节的上述征象分析,诊断甲状腺乳头状癌的准确性很高,但在CT检查中,因桥本甲状腺炎等弥漫性病变等因素干扰,容易掩盖甲状腺结节性病变,特别是对微小结节的诊断较困难,本病例超声和CT均未发现甲状腺右侧叶合并的微小甲状腺乳头状癌结节,术后回顾性复习CT扫描图像发现,在增强扫描薄层重建图像中,可见右叶稍低强化微小结节,边缘不规则,边界稍模糊,与病理检查结果对照,符合甲状腺微小乳头状癌,直径约0.6 cm。因此,对甲状腺结节性病变的CT检查,必须强调增强扫描的重要性,关注对微小癌进行薄层重建观察,以提高诊断的准确性。本病例超声和CT检查均未见颈部肿大淋巴结,且术后病理也证实无颈部淋巴结转移。
术后病理检查包括免疫组化是诊断PTL和PTC的金标准,本例以免疫组化染色结果证实了甲状腺的DLBCL和微小PTC。甲状腺淋巴瘤中,DLBCL是非霍奇金B淋巴瘤中侵袭性高预后较差的一种亚型,易转移,且往往早期症状不典型,临床缺乏特异性,容易误诊,治疗方案以手术结合化疗和放疗是最好的选择。甲状腺微小乳头状癌由于结节体积小,发病隐匿,常与其他甲状腺疾病共存,临床也容易漏诊、误诊,但PTC常常预后良好。对于甲状腺原发性弥漫性大B细胞淋巴瘤及乳头状癌病例,由于临床后果主要由淋巴瘤引起,应以治疗淋巴瘤为主[11],首选手术治疗,术后辅以放化疗进行综合治疗。本例术后化疗2个疗程,恢复良好,未发现复发或转移。
| [1] |
Trovato M, Giuffrida G, Seminara A, et al. Coexistence of diffuse large B-cell lymphoma and papillary thyroid carcinoma in a patient affected by Hashimoto's thyroiditis[J]. Archives of Endocrinology and Metabolism, 2017, 61(6): 643-646. |
| [2] |
Walsh S, Lowery A J, Evoy D, et al. Thyroid lymphoma:recent advances in diagnosis and optimal management strategies[J]. Oncologist, 2013, 18(9): 994-1003. |
| [3] |
陈海月. 甲状腺原发性弥漫大B细胞淋巴瘤合并微小乳头状癌1例报告[J]. 吉林医学, 2018, 39(11): 2188-2189. |
| [4] |
Xie S, Liu W, Xiang Y, et al. Primary thyroid diffuse large B-cell lymphoma coexistent with papillary thyroid carcinoma:a case report[J]. Head Neck, 2015, 37(9): E109-E114. |
| [5] |
Cakir M, Celik E, Tuncer F B, et al. A rare coexistence of thyroid lymphoma with papillary thyroid carcinoma[J]. Annals of African Medicine, 2013, 12(3): 188. |
| [6] |
刘陶文, 陈森, 邱小芬, 等. 甲状腺原发性乳头状癌及弥漫性大B细胞恶性淋巴瘤1例报告[J]. 中国肿瘤临床, 2004, 31(11): 655-656. |
| [7] |
韩志江, 包凌云, 陈文辉. 甲状腺及甲状旁腺病变影像比较诊断学[M]. 北京: 人民卫生出版社, 2016: 204.
|
| [8] |
Ahmed T, Kayani N, Ahmad Z, et al. Non-Hodgkin's thyroid lymphoma associated with Hashimoto's thyroiditis[J]. Journal of the Pakistan Medical Association, 2014, 64(3): 342-344. |
| [9] |
Stein S A, Wartofsky L. Primary thyroid lymphoma:a clinical review[J]. Journal of Clinical Endocrinology & Metabolism, 2013, 98(8): 3131-3138. |
| [10] |
邓凯吉, 陈自谦, 胡永利, 等. 原发性甲状腺淋巴瘤影像表现及误诊分析[J]. 医学影像学杂志, 2018, 28(1): 24-29. |
| [11] |
李芝清, 范乘龙. 甲状腺原发性弥漫性大B细胞淋巴瘤及乳头状癌一例[J]. 中国医师杂志, 2012, 14(7): 1006-1007. |
| [12] |
Ota H, Ito Y, Matsuzuka F, et al. Usefulness of ultra sonography for diagnosis of malignant lymphoma of the thyroid[J]. Thyroid, 2006, 16(10): 983-987. |
| [13] |
张盼, 李阳, 鹿麟. 原发性甲状腺淋巴瘤的超声表现[J]. 中国超声医学杂志, 2018, 34(7): 668-670. |
| [14] |
Li X B, Ye Z X. Primary thyroid lymphoma:multi-slice computed tomography findings[J]. Asian Pacific Journal of Cancer Prevention, 2015, 16(3): 1135-1138. |
| [15] |
张大林, 张平, 王志宏, 等. 影像学对原发性甲状腺恶性淋巴瘤的诊断价值[J]. 中国医科大学学报, 2015, 44(6): 506-508. DOI:10.3969/j.issn.0258-4646.2015.06.007 |



