侵蚀性葡萄胎(invasive hydatidiform mole, IHM)是指葡萄胎(ydatidiform mole, HM)组织侵入子宫肌层或侵犯子宫周围组织、器官,常发生于HM清宫术后[1]。目前,对IHM的主要诊断方式是通过病理检查,以病理切片结果为诊断的金标准[2],但病理检查属有创性检查,需要穿刺活检或手术获得组织,有一定局限性[3];而其余的实验室检查方式,如血清绒毛膜促性腺激素等,易受到其他疾病的影响,鉴别诊断能力较差[4]。影像学检查在疾病的早期诊断和病灶特点描述中有重要的作用[5],临床多使用B超检查对IHM进行诊断,但其特异性较差[6]。磁共振成像(MRI)检查能够利用IHM的病理学特点,更好地展示病灶情况,在临床诊断中已有一定的应用[7]。本研究对我院收治的36例疑似IHM患者均给予MRI平扫和动态增强扫描(DCE)检查,旨在观察IHM的MRI影像学特征,并探讨MRI对IHM的鉴别诊断效果。
1 资料与方法 1.1 一般资料选取2015年1月~2019年10月我院收治的疑似IHM患者36例,根据病理学检查结果分为IHM组(20例)和良性病变组(16例),其中良性病变组包括良性葡萄胎(HM)7例、胎盘残留6例、异位妊娠3例。纳入标准:(1)疑似HM患者或HM患者清宫术后1~5个月,出现阴道不规则流血或出现β-绒毛膜促性腺激素异常升高,并经过检查后有明确的病理学诊断;(2)患者临床资料完整;(3)签署知情同意书。排除标准:(1)患者存在其他子宫相关病变;(2)存在其他内分泌系统病变;(3)存在磁共振检查禁忌症或未能完成所有治疗检查的患者;(4)存在肝、肾、心血管等系统严重疾病的患者;(5)存在精神类疾病、难以沟通交流的患者。本研究经医院医学伦理委员会批准,两组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性。详见表 1。
| 表 1 两组患者一般资料比较 |
美国GE 1.5T磁共振扫描仪;思创ST-PACS系统工作站。
1.2.2 检查方法患者取仰卧位,扫描范围为脐至耻骨联合下缘平面。平扫选择T1WI、T2WI的横断位与矢状位及T2WI冠状位,扩散加权成像b值分别为50 s/mm2和800 s/mm2。对所有患者进行DCE检查,对比剂采用钆喷酸葡胺,剂量0.1 mmoL/kg,经肘静脉注射,流速为2~3 mL/s,注射完成后进行DCE检查,采集8~20期,所有患者均于3 min内完成DCE检查。所有MRI原始图像及后处理图像数据均传回思创工作站进行处理分析,由3名医师进行读片,其中包括1名主任医师,所有诊断需要经过3名医师确认。
1.3 观察指标(1) IHM的MRI影像学特征。包括子宫形态、内膜情况,病灶位置、大小、形态以及信号特点,周围组织侵犯情况等。
(2) 分析MRI诊断IHM的灵敏度、特异度和准确度。对比MRI检查结果和病理检查结果,诊断为IHM为阳性,非IHM为阴性,计算灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100.00%;特异度=真阴性例数/(真阴性例数+假阳性例数)×100.00%;准确度=(真阳性例数+真阴性例数)/总例数×100.00%。
(3) 比较IHM组和良性病变组的时间-信号强度曲线(TIC)类型。Ⅰ型:早期强化显著,0~32 s上升趋势明显,中期减缓进入平台期;Ⅱ型:早期强化明显,中期继续强化,晚期进入平台期;Ⅲ型:早期强化较少,中期明显强化,晚期强化减缓;Ⅳ型:持续性缓慢上升,未有明显的快速上升趋势。
1.4 统计学方法采用SPSS 18.0软件进行数据分析,计量资料采用(x±s)表示,行t检验,计数资料采用[n(%)]表示,行χ2检验,P < 0.05认为差异有统计学意义。
2 结果 2.1 IHM的MRI影像学表现
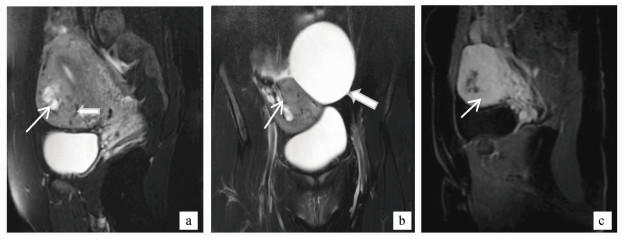
|
图 1 患者1,女,28岁,IHM
a.矢位T2WI示子宫增大,肌层不均匀增厚,细箭头示子宫前壁肌层内囊状高信号影,粗箭头示肌层内血管流空效应; b.冠位T2WI,细箭头示肌层内囊状高信号突破子宫浆膜,粗箭头示附件囊肿; c.矢位LAVA增强示病灶不均匀强化,囊性部分未强化 |
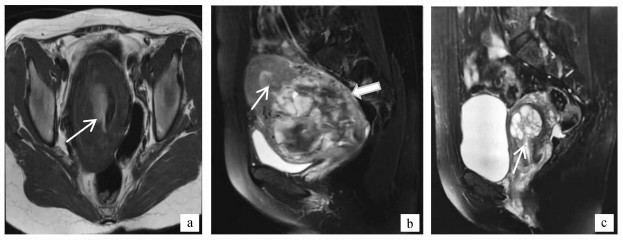
|
图 2 患者2,女,31岁,IHM a.轴位T1WI示子宫体积明显增大,病灶内高信号为出血;b.矢位T2WI示子宫体颈部典型混杂信号肿块征,细箭头示宫腔内出血,粗箭头示肌壁受侵,弥漫性信号异常及血管流空;c.矢位T2WI示子宫峡部病灶呈典型蜂窝征或水泡征 |
36例疑似IHM患者经病理学检查,确诊为IHM患者有20例。MRI诊断IHM的灵敏度为75.00%(18/24),特异度为83.33%(10/12),准确度为77.78%(28/36),详见表 2。
| 表 2 MRI检查结果与病理学检查结果比较(n) |
IHM组的TIC以Ⅰ型为主,占90.00%,良性病变组的TIC以Ⅲ型和Ⅳ型为主,分别占比56.25%和25.00%。两组TIC类型比较,差异有统计学意义(P < 0.05)。详见表 3。
| 表 3 IHM组和良性病变组的TIC类型比较[n(%)] |
妊娠后胎盘的绒毛滋养细胞异常增生,逐渐转变为水泡状,该疾病称为葡萄胎;而当病变组织逐渐侵入子宫肌层或突破肌层侵犯子宫周围组织,可称为侵蚀性葡萄胎[8]。前者通常认为是良性疾病,而后者则为恶性疾病[9]。对IHM的诊断,临床中以病理诊断结果为准,但病理检查为有创性检查,增加了疾病进展恶化的风险[10]。影像学检查在多种妇科疾病中均有一定的应用,其中MRI检查能够反映子宫增生性疾病的特征,对病灶情况进行准确的描述[11]。研究表明,IHM患者子宫内膜增厚并不连续,肌层内有明显的异常信号[12]。MRI分为平扫和DCE检查,本研究在平扫检查中,发现IHM患者的子宫均表现出不同程度的增大,最大达到12.5×9.0×7.5 cm3; 子宫形态存在异常,其中15例患者出现子宫前倾,5例患者出现子宫后屈。子宫内膜增厚,同时信号不均匀,其中6例患者子宫肌层出现明显的“缺口”征,但在T1WI序列中未见异常,4例患者宫腔出现片状异常信号。18例患者病灶表现为边缘不整的团片状影,其中5例患者出现典型的肿块征。T1WI序列,多数病灶表现为低信号或等信号;T2WI序列,多数病灶表现为低信号;13例患者病灶表现为蜂窝征或水泡征。19例患者子宫肌层内可见局限性或弥漫型异常信号,以T1WI低信号或稍低信号、T2WI稍高信号为主;9例患者出现T1WI点状高信号,提示患者可能出现子宫肌层局部出血。这些结果表明MRI检查能够反映子宫内膜的异常情况,同时能够显示子宫肌层内的病灶情况,对病灶形态、大小以及出血情况进行一定判断。
IHM是起源于滋养层细胞的恶性疾病,通过破坏周围血管组织获取养分[13]。因此,在MRI检查中子宫肌层内可见血管迂曲增宽信号。本研究中,共有9例患者出现肌层内的异常血管信号,其中5例患者的异常血管信号延伸至宫旁组织;6例患者出现附件区囊肿,大小在2~7.5 cm,1例患者出现双侧附件囊肿;2例患者表现出宫旁受到侵犯。表明MRI检查能够充分显示侵袭性葡萄胎患者病灶及血管分布情况,同时对周围组织或器官的异常情况也有清晰的显示[14]。在DCE检查中,多数IHM患者病灶表现为早期强化,出现不同程度的不均匀强化,且病灶边缘强化更为明显;子宫内膜破坏的不连续性在增强扫描中更为明显;4例患者子宫肌层出现异常强化。表明IHM的MRI影像学表现具有一定特征性,且与疾病病理特征基本吻合。通过和病理检查结果比较发现,MRI诊断IHM的灵敏度为75.00%,特异度为83.33%,准确度为77.78%,均处于较为理想的区间内,诊断效果较好。同时,IHM组的TIC以Ⅰ型为主,良性病变组的TIC以Ⅲ型和Ⅳ型为主,两组TIC类型比较,差异有统计学意义(P < 0.05)。由于良/恶性疾病的血管生成状态及病灶分布情况存在病理学差异,因此,通过DCE检查可有效判断病灶的良/恶性情况,具有较好的鉴别诊断效果[15]。
综上所述,IHM的MRI影像学表现具有特征性,可清晰显示宫腔内情况及子宫肌层受侵程度,MRI平扫结合DCE可提高诊断IHM的准确性,为疾病的临床诊疗及预后评估提供可靠的影像学依据。
| [1] |
张志杰, 黄桂香. 妊娠滋养细胞疾病研究进展[J]. 医学综述, 2011, 17(16): 2480-2482. Zhang Z J, Huang G X. Research progress of gestational trophoblastic diseases[J]. Medical Recapitulate, 2011, 17(16): 2480-2482. DOI:10.3969/j.issn.1006-2084.2011.16.028 |
| [2] |
向阳, 周琦, 吴小华, 等. 妊娠滋养细胞疾病诊断与治疗指南(第四版)[J]. 中国实用妇科与产科杂志, 2018, 34(9): 994-1001. Xiang Y, Zhou Q, Wu X H, et al. Guidelines for diagnosis and treatment of gestational trophoblastic diseases (4th Edition)[J]. Chinese Journal of Practical Gynecology and Obstetrics, 2018, 34(9): 994-1001. |
| [3] |
Petts G, Fisher R A, Short D, et al. Histopathological and immunohistochemical features of early hydatidiform mole in relation to subsequent development of persistent gestational trophoblastic disease[J]. Journal of Reproductive Medicine, 2014, 59(5): 213-220. |
| [4] |
朱烨, 苏亦平, 周璘, 等. 血人绒毛膜促性腺激素对葡萄胎恶变的早期预测价值[J]. 中国临床医学, 2016, 23(4): 473-476. Zhu Y, Su Y P, Zhou L, et al. The early predictive value of hCG on the malignant transformation of hydatidiform mole[J]. Chinese Clinical Medicine, 2016, 23(4): 473-476. |
| [5] |
赵卫燕. MRI在侵袭性葡萄胎诊断中的应用价值[J]. 影像技术, 2018, 30(5): 42-43. Zhao W Y. The value of MRI in the diagnosis of invasive hydatidiform mole[J]. Imaging Technology, 2018, 30(5): 42-43. DOI:10.3969/j.issn.1001-0270.2018.05.15 |
| [6] |
梁莹莹, 李晶, 李雪儿. 早孕期完全性葡萄胎超声诊断价值[J]. 中华实用诊断与治疗杂志, 2015, 29(6): 608-609. Liang Y Y, Li J, Li X E. Ultrasound diagnostic value of complete hydatidiform mole in early pregnancy[J]. Chinese Journal of Practical Diagnosis and Treatment, 2015, 29(6): 608-609. |
| [7] |
张海霞, 孙明华, 王永祥. MRI诊断中孕期部分性葡萄胎并胎盘粘连一例[J]. 影像诊断与介入放射学, 2015, 24(4): 346-347. Zhang H X, Sun M H, Wang Y X. MRI diagnosis of partial hydatidiform mole with Placenta Adhesion in pregnancy[J]. Imaging Diagnosis and Interventional Radiology, 2015, 24(4): 346-347. DOI:10.3969/j.issn.1005-8001.2015.04.018 |
| [8] |
杨婧, 王雪燕, 周玮. 妊娠合并滋养细胞疾病临床研究进展[J]. 中国实用妇科与产科杂志, 2017, 33(2): 225-228. Yang J, Wang X Y, Zhou W. Clinical research progress of gestational trophoblastic disease[J]. Chinese Journal of Pra-ctical Gynecology and Obstetrics, 2017, 33(2): 225-228. |
| [9] |
Gaggero C R, Bogliolo S, Sala P, et al. Diginyc partial hydatidiform mole with increased fetal nuchal translucency and ovarian hyperstimulation syndrome[J]. Clinical and Experimental Obstetrics & Gynecology, 2016, 43(3): 467-469. |
| [10] |
向阳, 赵峻. 妊娠滋养细胞疾病诊治进展[J]. 中国实用妇科与产科杂志, 2017, 33(1): 14-18. Xiang Y, Zhao J. Progress in diagnosis and treatment of gestational trophoblastic disease[J]. Chinese Journal of Practical Gynecology and Obstetrics, 2017, 33(1): 14-18. |
| [11] |
黎昕, 代海洋, 涂建新. 妊娠早期完全性葡萄胎的MRI诊断[J]. 磁共振成像, 2016, 7(5): 379-382. Li X, Dai H Y, Tu J X. MRI diagnosis of complete hydatidiform mole in early pregnancy[J]. Chinese Journal of Magnetic Resonance Imaging, 2016, 7(5): 379-382. |
| [12] |
Sun S Y, Goldstein D P, Bernstein M R, et al. Maternal near miss according to World Health Organization classification among women with a hydatidiform mole:experience at the New England Trophoblastic Disease Center, 1994-2013[J]. Journal of Reproductive Medicine, 2016, 61(5): 210-214. |
| [13] |
王晓雨, 向阳. 妊娠合并滋养细胞疾病的诊治进展[J]. 中国计划生育和妇产科, 2019, 11(2): 6-9. Wang X Y, Xiang Y. Progress in diagnosis and treatment of gestational trophoblastic disease[J]. Chinese Journal of Family Planning & Gynecotokology, 2019, 11(2): 6-9. DOI:10.3969/j.issn.1674-4020.2019.02.02 |
| [14] |
彭莱, 龚斐, 荀皓, 等. 侵蚀性葡萄胎的MRI影像特点及分析[J]. 临床放射学杂志, 2018, 37(12): 2049-2052. Peng L, Gong F, Xun H, et al. MRI features and analysis of invasive hydatidiform mole[J]. Journal of Clinical Radiology, 2018, 37(12): 2049-2052. |
| [15] |
申敬东, 许春苗, 陈学军, 等. 3.0T MRI在良、恶性滋养细胞肿瘤中的诊断价值[J]. 临床放射学杂志, 2014, 33(1): 74-76. Shen J D, Xu C M, Chen X J, et al. Diagnostic value of 3.0T MRI in benign and malignant trophoblastic tumors[J]. Journal of Clinical Radiology, 2014, 33(1): 74-76. |



