临床中,胰腺囊性肿瘤并不多见[1],对于不同分类及不同病理表现的胰腺囊性肿瘤治疗方案亦不同[2, 3],为此,早期明确诊断胰腺囊性肿瘤的分类及病理程度具有重要的临床意义。目前,对于胰腺病变的诊断多采用CT手段,尤其是多层螺旋CT(MSCT),在多种疾病鉴别诊断中被广泛应用[4, 5]。本研究在以往研究基础上,采用MSCT对胰腺囊性相关肿瘤进行鉴别诊断,探讨其价值。
1 资料与方法 1.1 临床资料选取2018年4月~2019年6月收治的胰腺囊性肿瘤病人82例为研究对象,其中,男23例、女59例;年龄27~75岁,平均(50.3±4.5)岁。主要临床表现有:上腹部不适、腹痛、腹胀及腹部包块等。
纳入标准:(1)年龄≥18岁,男女不限;(2)图像分析符合《胰腺囊性疾病诊治指南》中相关标准;(3)病理学活检确诊囊性肿瘤;(4)患者对本研究知情同意。排除标准:(1)非肿瘤囊性病变;(2)伴重度肝、肾、心等器官功能异常者;(3)存在精神障碍者。
1.2 方法采用美国GE公司生产的64排螺旋CT扫描机, 患者均进行MCST扫描检查,检查前禁食6~8 h,提前60 min嘱其饮水100 mL(温开水),提前30 min再次饮水500 mL,确保胃、十二指肠及空肠充盈。在屏气条件下进行扫描,扫描参数:管电压120 kV,管电流250 mA,层厚、层间距均为5 mm,螺距1.0,旋转时间0.5 s/r。从膈顶到髂骨上缘水平进行CT平扫,平扫完成后,经右前臂静脉以流率为3 mL/s注入造影剂(30 mg/mL),注射总剂量为75 mL,完成三期CT增强扫描,动脉期延迟为25 s、门静脉期延迟为50~60 s、静脉期延迟为100~120 s。
图像处理:扫描所得数据及CT图像均上传到后处理工作站,由我院在影像科工作8年以上的医师进行阅片,主要分析内容包括:囊性肿瘤的位置、大小、形态,囊肿壁厚度及肿瘤是否具有实质性成分、是否出现钙化、胰腺管扩张的严重程度、是否存在肾筋膜增厚等特征,以及增强表现。
对接受手术治疗者,术后取病变组织进行病理检查,未行手术的患者给予穿刺活检标本病理检查,以病理结果为诊断金标准,评价MSCT在胰腺囊性相关肿瘤中的诊断价值。
1.3 病理检查观察和记录患者标本中病变部位、胰腺管扩张程度,以及病变与胰腺管之间的关系;显微镜下观察病变组织的核异型程度及病理核分裂图像等特征。
2 结果 2.1 病理检查结果经病理诊断,82例病人,最终确诊为浆液性囊腺瘤(SCN)者30例,粘液性囊腺瘤(MCN)者32例,粘液性囊腺癌者20例。
2.2 MSCT诊断结果经MSCT检查结果显示,SCN 30例,MCN 33例,粘液性囊腺癌19例,与病理诊断符合率为96.34%(79/82)。
SCN 30例,其中病灶位于胰头位置17例、胰颈位置6例、胰尾位置7例。MSCT表现:17例病人病灶显示分叶形状;26例病人病灶显示为多囊状(图 1),4例为单个囊肿(大囊型)。4例显示病灶中心点有钙化表现。病灶直径最长0.7~9.3 cm,平均4.66 cm。其中,26例患者病灶内的单个囊腔最大直径<2 cm,MCST多呈绵状或蜂窝状,小囊肿的直径多<2 cm,多数患者均<1cm,另4例病人病灶有一个囊腔最大径>2 cm,约4.47 cm,病变多呈小叶,薄且深。30例病人囊壁均光滑平整,增强扫描后囊壁、分隔有轻度强化,但内容物未见显著强化,见图 1。

|
图 1 胰头SCN,显示胰头内多房囊性肿瘤,分叶状,囊壁薄,伴轻度强化 |
MCN病人33例,其中病灶在胰尾部位置16例、胰体尾部位置9例、胰头位置8例。MSCT显示多房性囊性肿块(图 2);囊内病灶中心点出现钙化者8例。病灶直径为3.9~13.0 cm,平均8.49 cm。各病灶组织内的单个囊腔的直径最长均>2 cm,最大者为10.3 cm。囊壁的厚度和间隔不规则、厚薄不均17例,最厚处为5 mm。16例见壁结节,部分囊壁或间隙有钙化。增强后囊壁、分隔及壁结节伴有轻、中度的强化。
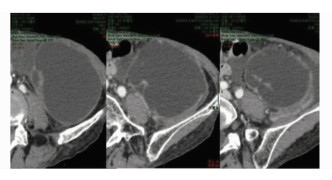
|
图 2 胰体尾部MCN,MSCT显示黏液性囊性肿瘤, 大单囊,囊壁薄厚不均,囊壁分隔菲薄呈线状 |
粘液性囊腺癌19例,病灶位于胰头颈部12例、胰尾部7例。MSCT检查显示均呈现单个的类似于圆形的低密度影,边缘清晰,未发现分叶,病灶的最大直径在3.1~8.8 cm,囊厚度不均匀,有数个大小不等的囊壁结节(图 3)。8例病人显示病灶条状、点状钙化,其中2例病人显囊实性。给予增强扫描后,囊壁、分隔壁和壁结节强化不均匀。

|
图 3 胰体尾部囊腺癌,MSCT示囊性肿物,在囊壁周围发现囊壁结节 |
胰腺囊性肿瘤在胰腺肿瘤中占比约为1%,在胰腺囊性病变中约占10%~15%。近年来,随着成像技术的飞速发展,超声、CT、MRI和正电发射计算机断层显像被用于诊断胰腺囊性病变[6-10],CT是鉴别诊断胰腺囊性肿瘤疾病的首选成像方法,而MSCT以其分辨率高、图像后处理功能强化等优势在胰腺囊性肿瘤诊断中价值更明显。MSCT可以很清楚地呈现胰腺的形态,辨别胰腺囊性和实性,阐明病灶的位置、大小、范围及其与周围器官的关系,具有重要价值[11]。
浆液性囊腺瘤在胰头病变中较常见,可分为大囊型、小囊型[12],其中大囊型临床中发生不多,主要为多个聚集体或单独一个大囊,直径最长可达10~15 cm,病变多呈小叶,薄且深。小囊型较多,MSCT主要表现为海绵状或蜂窝状,极易诊断明确,小囊肿的直径多<2 cm,多数患者<1 cm,这有利于粘液性囊性腺肿瘤多房性改变的鉴别,浆液性囊腺瘤大多为良性病变[13],为此,应明确诊断病灶周围组织是否浸润及病灶边界的清晰度,以尽早明确是否为恶性病变。
胰腺尾部是MCN的高发部位,可通过MSCT鉴别胰腺囊性腺瘤的良、恶性病变。通常认为,病变部位范围广,内部显示存在实性的囊性肿物,壁厚度不均一,间隔不规则,囊壁或间隙发生钙化灶,或犯及邻近的大血管等,则恶性病变的可能性比囊腺肿瘤的机率更大[14, 15]。
胰腺囊腺癌从一开始就是恶性的,也可能是由MCN转化而形成的,具有恶性倾向[16, 17]。由于肿瘤细胞的不均匀特性,生长与死亡同时存在,继而显示出不规则的肿块伸入胶囊[18]。因某些囊腺癌是由MCN发展变化而来,常会看到囊壁的钙化。本组有8例钙化;囊的内容物为浑浊的粘液、肿瘤,也包括已经坏死的组织。MSCT强化扫描后,囊壁、间隔和囊壁结节强化不均一。肿物侵袭周围的胃肠道,围绕相邻的血管,并向远处转移[19-21]。
从本研究结果可知,MSCT诊断胰腺相关囊性肿瘤与病理诊断结果符合率高(96.34%),MSCT用于胰腺相关囊性肿瘤的鉴别诊断中,敏感性强,临床实用价值高。
| [1] |
Aronsson L, Andersson R, Ansari D. Intraductal papillary mucinous neoplasm of the pancreas-epidemiology, risk factors, diagnosis, and management[J]. Scandinavian Journal of Gastroenterology, 2017, 52(8): 1-13. |
| [2] |
Van Huijgevoort N C M, Del Chiaro M, Wolfgang C L, et al. Diagnosis and management of pancreatic cystic neoplasms:current evidence and guidelines[J]. Nature Reviews Gastroenterology & Hepatology, 2019, 16(11): 676-689. |
| [3] |
张冰凌, 孟锦. 胰腺囊性肿瘤患者MSCT影像学表现及病理诊断对比分析[J]. 中国地方病防治杂志, 2018, 33(6): 711,717. |
| [4] |
王欣, 刘玲, 杨艳兵. 胰腺囊性肿瘤的影像诊断及其鉴别诊断[J]. 中国CT和MRI杂志, 2018, 16(8): 100-103. |
| [5] |
陈朝晖. 胰腺浆液性囊腺瘤与粘液性囊腺瘤的CT表现分析[J]. 中国中西医结合影像学杂志, 2018, 16(1): 67-68. |
| [6] |
郭文凤, 王永琪, 马亚, 等. 超声对胰腺浆液性囊腺瘤和粘液性囊腺瘤的鉴别诊断价值[J]. 中华胰腺病杂志, 2019, 19(5): 370-372. |
| [7] |
卢宝兰, 杨心悦, 杨艳红, 等. CT在胰腺浆液性寡囊性腺瘤与非浸润性粘液性囊性肿瘤中的诊断价值[J]. 中山大学学报(医学科学版), 2016, 37(3): 456-461. |
| [8] |
Liu X, Xu W, Liu Z, et al. MRI Combined with magnetic resonance cholangiopancreatography for diagnosis of benign and malignant pancreatic intraductal papillary mucinous neoplasms[J]. Current Medical Imaging Reviews, 2019, 15(5): 504-510. |
| [9] |
郑金辉, 何利平, 陈勇, 等. 内镜下胰胆管逆行造影术在胆胰管导管内乳头状粘液性瘤中的应用价值[J]. 中国内镜杂志, 2015, 21(6): 567-570. |
| [10] |
Jiang L, Tang Q, Panje C M, et al. Assessment of pancreatic colloid carcinoma using (18)F-FDG PET/CT compared with MRI and enhanced CT[J]. Oncology Letters, 2018, 16(2): 1557-1564. |
| [11] |
黄海, 周海生, 张培贵, 等. 胰腺导管内乳头状粘液性肿瘤MSCT表现特征[J]. 中华内分泌外科杂志, 2018, 12(3): 218-222. |
| [12] |
秦国初, 周科峰, 何健, 等. 胰腺囊性病变的MSCT诊断价值[J]. 医学影像学杂志, 2014, 24(2): 326-329. |
| [13] |
楼文晖. 观察还是手术切除:胰腺囊性肿瘤的治疗策略[J]. 中华消化外科杂志, 2018, 17(7): 663-665. |
| [14] |
赵德利, 张金玲, 王国坤, 等. 胰腺囊性病变的诊断思维:胰腺粘液性囊性肿瘤[J]. 影像诊断与介入放射学, 2017, 26(4): 341-343. |
| [15] |
贾永, 赵玲玲, 肖红. 核磁共振与多层螺旋CT在诊断胰腺囊性病变中的临床价值比较[J]. 中国CT和MRI杂志, 2018, 16(5): 103-106. |
| [16] |
Doulamis I P, Mylonas K S, Kalfountzos C E, et al. Pancreatic mucinous cystadenocarcinoma:epidemiology and outcomes[J]. International Journal of Surgical Pathology, 2016, 35(8): 76-82. |
| [17] |
王志强, 许京轩, 邱乾德. 胰腺浆液性囊腺瘤MSCT表现与病理特征[J]. 中国临床医学影像杂志, 2020, 31(4): 271-275. |
| [18] |
罗帝林, 赵志清, 黄春元, 等. 多层螺旋CT对胰腺囊腺瘤与囊腺癌的诊断价值[J]. 放射学实践, 2014(4): 419-421. |
| [19] |
敖炜群, 王健, 杨光钊, 等. 纯囊性胰腺神经内分泌肿瘤八例的CT、MRI影像学特征分析[J]. 中华胰腺病杂志, 2019, 19(3): 216-218. |
| [20] |
梁萌, 赵丽, 马霄虹, 等. 囊液CT纹理分析在鉴别胰腺浆液性囊腺瘤与粘液性囊性肿瘤中的价值[J]. 实用放射学杂志, 2018, 34(9): 1381-1385. |
| [21] |
史曙光, 胡春洪, 周莹. 胰腺实性假乳头状瘤的性别差异:临床和MSCT表现[J]. 放射学实践, 2020, 35(2): 213-216. |



